Легкие шейное ребро справа что такое. Шейное ребро. Лечение аномалий шейного отдела позвоночника.
Раннее появление боли в шейном отделе часто связывается пациентами и врачами с остеохондрозом, возникшем по причинам малоподвижного образа жизни. Чаще всего так оно и есть - и впрямь помолодел, и ничего удивительного в том, что школьники сегодня болеют болезнями стариков, нет. Однако изредка рентген показывает отклонения от нормального анатомического строения - врожденные аномалии шейного .
Периодические симптомы боли, онемения и покалывания чаще всего являются результатом образования рубцовой ткани во время периода заживления. Это происходит независимо от того, какая операция была выполнена. Когда мы проанализировали результаты каждого из этих материалов, мы обнаружили, что, хотя они и уменьшали количество рубцовой ткани, делающей повторные операции для повторения, они значительно не уменьшали частоту рецидивирующих симптомов. К сожалению, нам еще предстоит найти материал, который позволит эффективно уменьшить количество неудач после операции на грудном выходе.
Аномалии шейного отдела чаще всего возникают в краниовертебральной зоне, куда относят соединение первого шейного позвонка С1 (атланта) с костями черепа.
Пороки развития шейного отдела сегодня обнаруживаются примерно у 8% обследуемых, что не так уж мало.
Внешне врожденные патологии позвонков могут никак не проявляться, либо заявляют о себе умеренными ноющими болями. Больной может всю жизнь пребывать в уверенности, что у него шейный остеохондроз, и истинная причина так и не находится, либо обнаруживается случайно, при обследовании по поводу остеохондроза. В иных случаях аномалии сопровождаются специфическими симптомами и тяжелыми мозговыми нарушениями.
Если после небольшого блока мышц грудной клетки происходит значительное улучшение в течение нескольких минут, мы выполняем очень простую операцию, называемую малой тенотомией грудной клетки. Эта операция может выполняться как амбулаторное лечение под местной анестезией, но с участием анестезиолога, чтобы пациенты спали в течение короткого времени, но бодрствовали в течение нескольких минут после окончания операции. Эта процедура несет минимальный риск получения травмы.
Половина из них были только малыми операциями на грудной клетке; Другая половина комбинированного грудного малыша выпуска с операциями на выходе из грудной клетки. Решение о том, у кого синдром торакального выхода и у которого есть малый синдром грудной железы, определяется историей, физическим осмотром и мышечными блоками. Пациентам, у которых диагностирован только малый синдром грудной железы, предлагается только малая эрекция грудной железы как единственная операция. Те, у кого диагностированы оба состояния, и которые отмечают значительное улучшение после небольшого блока грудной клетки, предлагают простую операцию малой тенотомии грудной клетки с пониманием того, что если они не испытывают хорошего облегчения своих симптомов, они могут вернуться для большей операции скальэктомии Или первая резекция ребра.
Виды аномалий шейного отдела
В обследуемой группе больных с аномалиями шеи были поставлены следующие диагнозы:
- Гиперплазия шейных отростков (шейные ребра) - около 23% диагнозов.
- Аномалия Киммерле - 17,2%.
- Седловидная гиперплазия атланта - 17,3%.
- posterior C1 (незаращение дужек атланта) - 3.3%.
- Ассимиляция атланта (сращение с затылочной костью) - 2%
- Конкресценция (блокирование) второго-третьего позвонка - 2,4%.
В остальных случаях были обнаружены другие патологии.
В настоящее время около половины пациентов, получавших только грудные малые тенотомии, вернулись для повторной операции и получили скальэктомии, некоторые с первой резекцией ребер, без резекции ребер. Другая половина пациентов, перенесших незначительную хирургию на грудной клетке, сообщила о хорошем облегчении симптомов и не потребовала дополнительной операции.
Ребра шейные добавочные
Поскольку добавление пекторального незначительного высвобождения к операциям на выходе из грудной клетки, вероятность успеха несколько увеличилась в обеих группах. Пациенты, у которых диагноз - только малоберцовый синдром грудного отдела, имеют показатель успеха 90%. Пациенты с малым синдромом грудной железы и синдромом торакального выхода имеют показатель успеха только для малой тенотомии грудной железы всего 35%. Более половины из этих пациентов вернулись к операции на грудной клетке позднее.
Среди врожденных аномалий бывает также , происходящее по причине спондилолиза и родовых травм.
Шейные ребра
Порой рудименты ребер шейного отдела чрезмерно увеличены. В основном, такое явление наблюдается в седьмом шейном позвонке, но бывает и в других.
Шейные ребра могут быть нескольких степеней:
- Неполными, свободно заканчивающимися в мягких тканях:
- первая степень - не выходят дальше поперечного отростка;
- вторая степень - не доходят до хрящевой поверхности первого грудного ребра;
- третья степень - фиброзное гибкое соединение (синдесмоз).
- Полными, образующими с первым ребром соединение:
- четвертая степень - костное жесткое соединение (синостоз).
В отдельных случаях они могут доходить даже до рукоятки грудины.
К каким докторам следует обращаться если у Вас Шейные ребра
После второй операции показатель успеха составил более 75%. Повторный синдром торакального выхода. Периодические симптомы после операций на грудном выходе, резекция ребер или скальэктомия часто возникают из-за малоберцового синдрома грудной клетки. В последние несколько лет многие пациенты, которые были повторно задействованы для рецидива, получали простую операцию младшего освобождения грудной клетки, в то время как другим пациентам требовались комбинированные повторные повторные торакальные повторные операции плюс незначительное высвобождение грудной клетки.
Чаще лишние шейные ребра встречаются у женщин (хотя вроде бы по библейской легенде должны быть у мужчин).
В двух третях случаях аномалия парная.
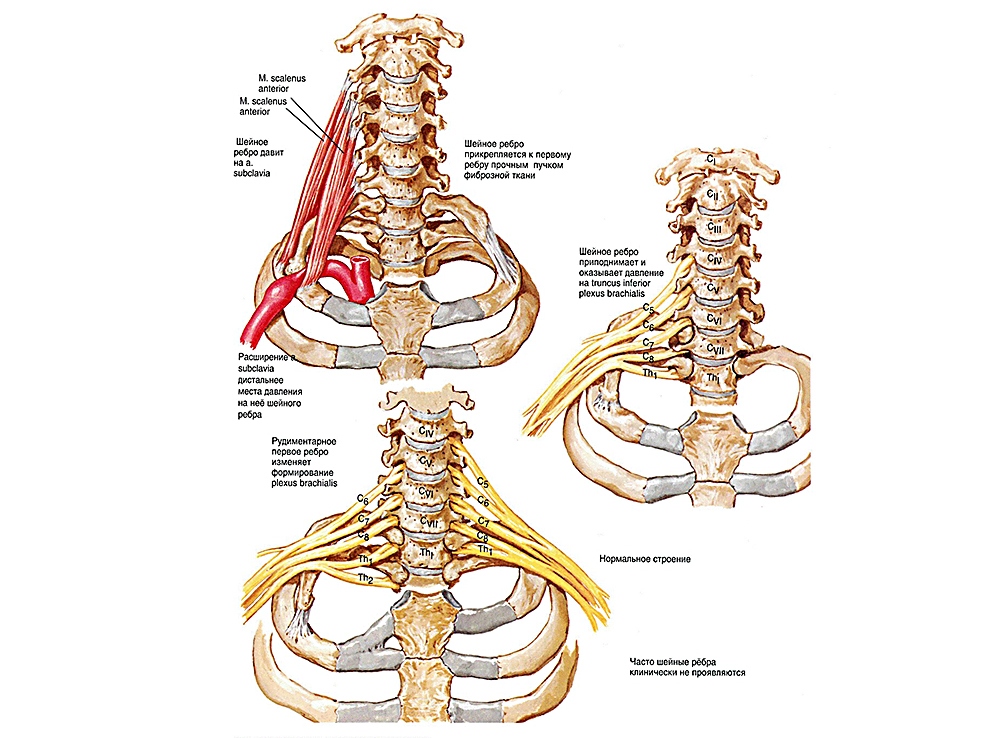
На рисунке видно соединение аномального седьмого шейного ребра с грудным ребром и его давление на позвоночную артерию и на нервные волокна.
Уровень успеха в обеих группах пациентов составил более 60%. Стивен Аннест, опубликовал более читаемую книгу для пациентов и не-врачей. Сандерс сертифицирована Советом как в общей хирургии, так и в сосудистой хирургии. Цервикальное ребро представляет собой дополнительное ребро, которое образуется над первым ребром, растущим от основания шеи чуть выше ключицы.
Показания к хирургии
Вы можете иметь шейное ребро справа, слева или с обеих сторон. Это может быть полностью сформированное костное ребро или просто тонкая нить тканевых волокон. Цервикальное ребро представляет собой ненормальность, которая присутствует от рождения. Она обычно не вызывает проблем, но если она нажимает на соседние нервы и кровеносные сосуды, это может вызвать боль в шее, онемение в руке и другие симптомы, которые все вместе известны как синдром торакального выхода.
Полные шейные ребра меняют анатомию шеи:
- Плечевое сплетение и подключичная артерия смещаются вперед.
- Меняется крепление передней и средней лестничной мышцы:
- они могут крепиться к первому грудному ребру, или к шейному, или к обоим.
- Межлестничный промежуток может сужаться.
Неполные ребра первых двух степеней редко вызывают какие-либо симптомы.
Симптомы синдрома торакального выхода
Синдром торакальной выписки обычно начинается между 20 и 50 годами и чаще воздействует на мужчин, чем женщин. Не все люди с шейным ребром развивают синдром грудного выхода, а синдром также может быть вызван другими состояниями. Симптомы синдрома торакального выхода включают.
Лечение синдрома торакального выхода
Эти симптомы широко варьируются от человека к человеку. Они могут быть постоянными или приходить и уходить. Упражнения на плечах могут помочь растянуть и усилить область шеи и исправить плохую осанку. Массаж также может помочь освободить любые плотные или укороченные ткани шеи.
Симптомы шейных ребер
В 90% случаев течение бессимптомное.
При внешнем осмотре может наблюдаться и прощупываться безболезненная костная выпуклость.
При неполных ребрах, при давлении костью ребра или фиброзным тяжем на плечевое нервное сплетение, может возникнуть неврологическая симптоматика, особенно при наклоне шеи в сторону гипертрофированного ребра. Возникает синдром лестничный мышцы:
Видение профессионального терапевта также может быть полезно для консультирования по методам. Дополнительное шейное ребро может быть случайным нахождением у небольшого процента нормальных людей. Для этого нет необходимости вызывать какие-либо симптомы, однако у случайного пациента могут быть симптомы, связанные с этим. Симптоматические пациенты могут иметь значительные симптомы. Обычные симптомы вызваны сужением того, что называется выходом сундука в корень шеи. Все важные сосуды и нервы проходят через это пространство между шеей и сундуком.
- Боль и онемение в области шеи, плеча и руки.
- Мышечная слабость, на отдельных участках мышцы образуются провалы. Невозможна работа с поднятыми руками и подъем тяжестей.
- Нарушается мелкая моторика.
Полные шейные ребра провоцируют компрессию подключичной артерии, что приводит к нарушению кровотока.

Наличие дополнительного ребра сужает это пространство, вызывая симптомы давления на нервах и сосудах. В простейшей форме он может проявляться только как пульс, который исчезает у вашего запястья, когда пациент глубоко вздыхает. У пациента может быть боль, излучающая нервы руки или боль в шее и плече. Время от времени это может быть тяжелым, что приводит к тому, что у пациента возникает сильная боль при стрельбе по руке. В очень тяжелых случаях это может вызвать значительное давление на кровоснабжение руки.
Но это очень редкие случаи. Поэтому не начинайте волноваться. Известно, что у большинства пациентов имеется ребер шейки матки и рассматривается как случайный находка на рутинном рентгеновском снимке. Фактически, у большинства из этих пациентов есть симптомы, не связанные с шейным ребром, но они приписываются шейному ребру, потому что это было замечено на рентгеновском снимке. Дифференциация возможна только при тщательном физическом осмотре и хорошей истории.
Это может проявляться симптомами:
- нарушенной пульсации в лучевой артерии;
- повреждения стенок сосудов;
- трофических нарушений в сосудах и коже (кожные покровы холодные; повышенное потоотделение);
- отека и цианоза конечностей.
В наиболее тяжелых случаях возможны тромбоз подключичной артерии и гангрена рук.
Симптомы аномалии Киммерле
После того как вы исключили из них, вы можете планировать лечение шейного ребра. Для мягких случаев простые упражнения для наращивания мышц Трапеция в этом случае пациент делает по плечам плечи. Если, однако, симптомы серьезны, особенно с физическими признаками, относящимися к нерву или сосудам руки, тогда рассматривается хирургия. Цервикальное ребро относится к «запасному ребру» или «шейному ребру», которое образуется над нормальным первым ребром. Он присутствует при рождении и затрагивает около 1% людей.
Еще реже присутствуют два дополнительных ребра. В некоторых случаях это может вызвать состояние, называемое синдромом грудного выхода, когда ребро сжимает соседний кровеносный сосуд или нервы, вызывая онемение или другие проблемы в руке. Когда это произойдет, у вас могут возникнуть такие симптомы, как.
Лечение шейных ребер
Лечение ведется при болях и в случае компрессии артерии.
Применяют:
- Новокаиновые блокады
- Воротник Шанца.
- Сосудорасширяющие средства.
- Препараты, рассасывающие фиброзные ткани.
При постоянной компрессии плечевого сплетения и прилегающих нервных волокон консервативное лечение малоэффективно, и рекомендуется операция - резекция шейного ребра.
Трудность с ручными движениями, такими как застежка одежды, которая вызывает красные или черные пятна на пальцах синдрома Рейно, что влияет на кровоснабжение пальцев и пальцев ног. И излучение на руку покалывание или онемение в руке и пальцах. . Симптомы могут со временем улучшаться, или лечение может включать.
Что такое Шейные ребра -
ФизиотерапияСтанки и массажАнти-воспалительные средства. . В некоторых случаях и, как правило, в крайнем случае, может быть проведена операция по удалению дополнительного ребра. Воспаление хряща около грудины - распространенный тип заболевания костей, который может вызвать переломы - отек подкладки легких, вызывающий боль в ребрах с глубоким дыханием.
- Боль с дыханием.
- Прогулка и нежность пораженного участка.
Аномалия Киммерле
Анамалия Кеммерле - это мальформация краниовертебрального перехода, связанная с атипичным врожденным дефектом атланта в виде костной дугообразной перегородки на задней дуге над бороздой позвоночной артерии.
Перегородка бывает двух видов:
- медиальной, соединяющей суставный отросток с задней дугой;
- латеральной, соединяющей реберно-поперечный отросток с суставным.
Костная перегородка образует аномальный канал вокруг артерии, что может ограничивать ее перемещение при наклонах, поворотах шеи и приводить к синдрому позвоночной артерии, нарушениям мозгового обращения и даже к ишемическому инсульту (при постоянной компрессии сосуда).
Ушибленные или раздробленные ребра обрабатываются одинаково, что означает, что рентгенография грудной клетки обычно не требуется. Поскольку ребра не могут быть разбиты, как и другие кости, можно рекомендовать отдых, обледенение и иммобилизацию, чтобы они могли естественным образом излечиться. Поддерживающие ребра с подушкой при кашле должны помочь, и важно не курить во время выздоровления. Раны травмы обычно занимает от 3 до 6 недель, чтобы залечить.
Если несколько ребер повреждены из-за падения, раздавливания или травмы автомобиля, вам потребуется немедленная медицинская помощь и оценка. Обратиться за неотложной медицинской помощью, если у вас есть.
- Трудность дыхания.
- Увеличение груди.
- Копирование крови.

При аномалии Киммерле на задней дуге атланта образуется костная перегородка в виде кольца, ограничивающая позвоночную артерию.
Симптомы аномалии Киммерле
- Головокружения, головная боль.
- Галлюцинногенные шумы в ушах (гудение, звон, шорох, треск и т. д.)
- Темнота в глазах, плавающие «мушки», точки и другие «объекты».
- Приступы слабости, внезапная потеря сознания.
- Вегетососудистая дистония:
- скачки давления;
- бессонница;
- тревожное состояние.
- На поздних этапах:
- тремор в конечностях, онемение кожи лица, нистагм (дрожание глазного яблока).
Лечение аномалии Киммерле
Аномалия неизлечима, так как связана с конструктивными особенностями атланта. Единственное лечение - это наблюдение и соблюдение режима ограниченных нагрузок на шею, с дозированной лечебной физкультурой:
Что такое синдром торакального выхода?
Это происходит, когда сломанное ребро повреждает легкое. Торакальная травма и связанные с ней темы. Проход для этих нервов и кровеносных сосудов для выхода из сундука и подачи верхних конечностей называется грудным выходом. Мышцы, кости и другие ткани граничат с грудным выходом. Любое состояние, которое приводит к увеличению или перемещению этих тканей или вблизи грудного выхода, может вызвать синдром торакального выхода. Эти условия включают увеличение мышц, травмы, дополнительное ребро, простирающееся от шеи, и редкие опухоли в верхней части легкого.
- предпочтительна постизометрическая релаксация и статические упражнения.
Спать больным с аномалией Киммерле нужно на ортопедической подушке.
При симптомах недостаточности мозгового кровообращения назначают:
- циннаризин, кавинтон, трентал, пирацетам, милдронат.
- средства от гипертонии (например, эланоприл)
- седативные средства (настойка пустырника, валериана)
- транквилизаторы (грандаксин, алпразолам).
Все препараты при аномалии Киммерле и при иных пороках развития назначаются исключительно невропатологом.
Часто никакой конкретной причины не обнаруживается. Некоторые ученые считают, что эволюция торса приматов с четырехногих до двухногих положений может предрасполагать людей к развитию синдрома торакального выхода. Полученная в результате вертикальная поза вызывала уплощение грудной клетки и смещение плечевого сустава назад, оба из которых сужали грудной выход.
Какие тесты используются врачами для диагностики синдрома торакального выхода?
Симптомы диагноза синдрома торакального выхода рекомендуются и подтверждаются результатами врача во время обследования. Некоторые маневры руки и шеи могут вызывать симптомы и «защемление кровеносных сосудов», вызывая потерю пульса. Это включает в себя маневр Адсона, посредством которого экзаменатор перемещает плечевой сустав в позиции, которые могут вызвать ущемление нервов и артерий испытуемой рукой. Некоторые пациенты могут иметь рентгенологические тесты, которые демонстрируют защемление области кровеносного сосуда.
Необходимость в операции при аномалии Киммерле возникает в крайнем случае, когда диаметр аномального кольца сужается до критических размеров.
Больным с этой патологией необходимо периодически проходить доплер-сканирование сосудов шейного отдела.
Седловидная гиперплазия атланта
- При этой аномалии боковые стороны атланта увеличены настолько, что они выше верхней точки зуба аксиса (второго шейного позвонка).
- Верхняя площадка атланта в месте соединения с мыщелками затылка изогнута по форме седла.
- Задний контур тела атланта возвышается над его дугой.

Симптомы:
- Напряжение и боль в затылке и шее.
- Развитие деформирующего артроза шейно-затылочных суставов.
- При сдавливании позвоночной артерии суставным отростком затылочной кости возможен синдром позвоночной артерии.
Лечение симптоматическое:
- Обезболивание, снятие мышечных спазмов и улучшение кровообращения.
- Лечебная физкультура.
- Массаж, мануальная терапия.
Ассимиляция атланта
Ассимиляция атланта связана с его частичным или полным сращением с затылочной костью.
Основные опасности, которые несет этот врожденный порок развития, две:
- Сужение большого затылочного отверстия с угрозой сдавливания продолговатого мозга.
- Развитие компенсаторной гиперподвижности в нижнем шейном отделе (как ответ на неподвижность верхнего краниовертебрального отдела).
Симптомы ассимиляции атланта
- Приступообразные головные боли, возможны тошнота и рвота.
- Повышение внутричерепного давления.
- Симптомы ВСД:
- тахикардия, перепады АД, потливость, панические атаки.
При отсутствии компрессии мозга симптомы миелопатии с двигательными нарушениями не выражены.

Возможны диссоциированные (отдельные) расстройства чувствительности в нижней части шейного отдела.
При сдавливании структур продолговатого мозга, симптоматика зависит от уровня компрессии черепно-мозговых нервов:
- 9 - 11 пара: дисфагия, чувство першения в горле, нарушения речи, хрипота, изменения вкуса.
- 8 пара (преддверно-улитковый нерв): понижение слуха, шумы в ухе, нистагм, головокружения.
- 7 пара нервов: неврит лицевого нерва.
Лечение ассимиляции атланта
- Обезболивание при помощи препаратов-анальгетиков и НПВС (диклофенак, мелоксикам, ибупрофен).
- При сильных болях - проведение паравертебральных блокад.
- Диуретики для снижения ВЧД (верошпирон, диакарб).
- Рефлексотерапия.
- Электрофорез, фонофорез.
- ЛФК, массаж.
- Краниосакральная остеопатия.
- Стабильность шеи в тяжелых случаях поддерживается воротником Шанца.
В критической степени ассимиляции проводится хирургическая операция:
- ламинэктомия;
- расширение затылочного отверстия:
- передний и задний спондилодез позвонков нижнего шейного отдела.
Конкресценция шейных позвонков

На рентгене видно полное врожденное сращение позвонков С5 и С6 с общим остистым отростком и частичная блокировка С2 - С5.
Конкресценция - это сращение двух или нескольких позвонков. В шейном отделе позвоночника это может приводить (синдрому Клиппеля - Фейля).
Позвонки могут блокироваться частично (сливаются только дуги и остистые отростки) или полностью (сливаются и тела, и дуги). Чаще всего блокируются позвонки С2 и С3.
Надо различать врожденную конкресценцию от спондилеза и болезни Бехтерева, так как при данных патологиях - блокировка приобретенная, вследствие прогрессирующего остеохондроза или спондилоартрита.
Диагностика при аномалиях шейного отдела
- Аномалии костных структур шейных позвонков обычно выявляются:
- Рентгенографией, выполняемой в передней и боковой проекции.
- Функциональной рентгенографией (переднезадние и боковые спондилограммы, выполняемые в положении максимального наклона шеи).
- Нарушения мозговых функций при шейных аномалиях определяются:
- Электроэнцефалографией (ЭЭГ).
- Эхо-энцефалографией (ультразвуковой диагностикой головного мозга, позволяющей определить внутричерепное давление и патологические образования в мозге).
- Аномалии позвоночного канала шейного отдела, спинного и головного мозга обычно обследуются при помощи МРТ.
- Для обследования сосудов головы и шеи применяют:
- Ультразвуковую допплерографию (УЗДГ) сосудов головы и шеи - изучают анатомию сосудов, скорость кровотока, визуализирует бляшки, утолщение стенок сосудов, тромбы.
- Реоэнцефалографию (РЭГ) - определяют пульсовый кровоток в артериях головного мозга и венозный отток из полости черепа.
Лечение аномалий шейного отдела позвоночника
Лечение любой шейной аномалии определяется ее типом и тяжестью симптомов. В большинстве случаев какого-то предваряющего специального лечения не требуется:
- если нет проявлений боли и нарушенной моторики;
- неврологической симптоматики;
- миелопатии;
- расстройств мозгового кровообращения;
- вегетососудистой дистонии.
Больные должны периодически наблюдаться у вертебролога (ортопеда, невролога, нейрохирурга).
Необходимо поддерживать мышцы и связки шеи и головы в нормальном тонусе, ежедневно занимаясь лечебной гимнастикой для шеи. Таким образом аномалия может не проявиться в течение всей жизни.
Приступы головных болей, головокружения с тошнотой и потерей сознания при подобных пороках - очень тревожный сигнал. Нужно немедленно идти к врачу, так как аномалии шейного развития, в особенности у пожилых людей, могут привести к ишемическому инсульту и смерти.
Большую помощь в лечении краниальных аномалий может оказать грамотный специалист в области краниальной остеопатии.
Видео: Аномалия Киммерле.
В период первичной сегментации мезенхимы у эмбрионов человека имеется 29 пар ребер. В дальнейшем развиваются только 12 грудных пар, а остальные подвергаются обратному развитию. Шейные ребра как аномалия развития формируются вследствие нарушения процессов редукции их зачатков. Поскольку процессы обратного развития шейных ребер происходят постепенно, от краниального отдела к каудальному, они наблюдаются преимущественно на Cvi-Cvn.
Патогенез:
Согласно G. Gruber, различают истинные и ложные шейные ребра. Истинное шейное ребро представлено головкой, шейкой, телом и соединяется с поперечным отростком реберно-позвоночным суставом. При ложных шейных ребрах отмечается сочленение тела ребра с поперечным отростком в виде синдесмоза или синостоза.
Различают также полные и неполные шейные ребра. Полные шейные ребра внешне напоминают настоящее ребро и при локализации на С V I I соединяются с I грудным ребром посредством тяжа, синдесмоза или синостоза. Неполное шейное ребро свободно заканчивается в мягких тканях, и в редких случаях конец его соединяется с I грудным ребром посредством фиброзного тяжа. Шейные ребра необходимо отличать от гипертрофированных поперечных отростков шейных позвонков.
При значительных размерах шейные ребра меняют анатомию шеи. Плечевое сплетение концов неполного ребра или фиброзным тяжем смещается кпереди, а при наличии полного ребра располагается над ним. Подключичная артерия вместе с плечевым сплетением может смещаться кпереди. При полном шейном ребре подключичная артерия располагается над ним, поэтому длина артерии и угол ее изгиба над дополнительным шейным ребром увеличиваются.
Передняя и средняя лестничные мышцы прикрепляются либо к шейному ребру, либо к I ребру, либо к обоим. В ряде случаев отмечаются сужение межлестничного промежутка, наличие множества тяжей в этой области. Задняя лестничная мышца прикрепляется ко II ребру.
Шейные ребра встречаются в равной степени одинаково с одной или обеих сторон, значительно чаще у женщин, чем у мужчин, приблизительно 85:15.
Симптомы шейных ребер:
Клиническая картина заболевания определяется количеством ребер, их длиной и отношением к сосудисто-нервному пучку. Более чем у 90% больных отмечается бессимптомное течение, и шейные ребра обнаруживают как находку при рентгенологическом обследовании больных. Иногда в надключичной области видны контурирующиеся под кожей концы шейных ребер. В этих случаях пальпируется безболезненное или умеренно болезненное опухолевидное образование костной консистенции. Внешний вид больного при множественных шейных ребрах описан В. П. Мануйловым: шея утолщена, имеет конусообразный (тюленеподобный) вид, плечи опущены и представляют собой как бы продолжение шеи.
У преобладающего большинства больных плечевое сплетение и подключичная артерия в межлестничном промежутке располагаются свободно, а у менее чем 10% больных происходит сдавление сосудисто-нервного пучка шейным ребром или фиброзным тяжем. В этих случаях развивается так называемый компрессионный синдром. Вторичную, но не менее важную роль в развитии компрессионного синдрома играют гипертрофия и спазм передней лестничной мышцы. На основании клинических наблюдений установлено, что при полных шейных ребрах преобладают симптомы нарушения кровообращения в конечности вследствие сдавления подключичной артерии, а при неполных ребрах преобладает неврологическая симптоматика. В большинстве наблюдений встречается сочетание неврологических и сосудистых нарушений.
Боль - наиболее характерный и постоянный симптом. Боль появляется преимущественно после физических нагрузок, при повороте головы, наклоне шеи, поднятии руки, опущении плеча и надплечья. Она может быть локальной острой или распространенной. локализуется преимущественно в зоне иннервации локтевого нерва, но иногда распространяется на плечо, надплечье, затылочную область. Характерны гиперестезия, гипостезия, наиболее выраженные в зоне иннервации локтевого и лучевого нервов.
Нарушения кровообращения бывают связаны с нарушением кровотока в подключичной артерии и ее ветвях и могут варьировать от умеренного снижения пульсовой волны на лучевой артерии до гангрены конечности. Вследствие давления ребра на подключичную артерию могут развиваться разнообразные патологические изменения. При постоянном давлении ребра на сосудистую стенку отмечается травматическое ее повреждение с развитием атероматозных изменений сосудистой стенки. Нарушение трофики сосудистой стенки и органические изменения являются предрасполагающим фактором к развитию подключичной артерии. В ряде случаев в результате раздражения симпатических стволов происходят спазм vasa vasorum, их , что приводит к нарушению трофики сосудистой стенки на значительном протяжении и развитию веретенообразной в дистальной трети подключичной артерии.
При сдавлении подключичной артерии различной степени больные не могут работать с поднятыми руками, поднимать тяжести, водить машину. Органические изменения подключичной артерии и ее терминальных отделов проявляются в виде отека, цианоза конечности, гангрены пальцев.
Раздражение стволов и нарушение функции вегетативной нервной системы проявляются преимущественно вазомоторными нарушениями. Кожа холодная, повышено потоотделение. На стороне поражения часто встречается симптом Бернара-Горнера.
Adson описал тест для выявления сдавления подключичной артерии. Больной сидя делает глубокий вдох, поднимает подбородок и поворачивает голову в сторону поражения. Руки держит на коленях. Снижение пульса, изменение давления являются патогномоничными признаками сдавления артерии.
Шейные ребра и гипертрофированные поперечные отростки могут быть причиной развития синдрома лестничной мышцы, при котором происходит сдавление в межлестничном промежутке подключичной артерии, плечевого сплетения, волокон вегетативной нервной системы, идущих в составе плечевого сплетения и расположенных вокруг подключичной артерии.
Лечение шейных ребер:
В более чем 90% случаев шейные ребра являются рентгенологической находкой и какого-либо специального метода лечения не требуют. В сомнительных случаях, а также при появлении клиники синдрома передней лестничной мышцы проводят консервативное лечение, которое включает создание покоя шее, надплечыо, верхней конечности, улучшение кровообращения, снятия спазма лестничной мышцы, терапию, направленную на рассасывание Рубцовых тканей. Благоприятный эффект может быть получен от инфильтрации новокаином места прикрепления передней лестничной мышцы, а также шей-но-грудного (звездчатого) узла.
Для иммобилизации применяют воротник Шанца, мягкие повязки, фиксирующие верхнюю конечность. Назначают сосудорасширяющие средства (дибазол, никошпан, компламин), физиотерапевтическое лечение (электрофорез новокаина, лидазы, йодида калия), массаж, лечебную гимнастику.
При наличии симптомов, вызванных сдавлением сосудисто-нервного пучка шейными ребрами, эффект от консервативного лечения сомнительный.
Хирургическое лечение. Показанием для резекции рентгенологически идентифицированного дополнительного шейного ребра являются признаки сдавления сосудисто-нервного пучка при положительном сосудистом тесте Адсона. Шейное ребро удаляют из переднего или заднего доступов.
Удаление дополнительного шейного ребра из переднего доступа. Проводят разрез мягких тканей на 2 см выше ключицы и параллельно ей длиной 10 см. Пересекают латеральную головку грудино-ключично-сосцевидной мышцы, рассекают лопаточно-подъязычную мышцу. Обнажают переднюю лестничную мышцу и проходящий над ней диафрагмальный нерв. Нерв и медиальную головку грудино-ключично-сосцевидной мышцы отводят кнутри, а плечевое сплетение отводят кнаружи. Перевязывают, а затем пересекают поперечную артерию шеи и надлопаточную артерию. Далее поднимают зондом и пересекают переднюю лестничную мышцу, в результате обнажают лежащую под ней подключичную артерию. Артерию резиновой полоской отводят кпереди и книзу, после чего обнажают I ребро и сросшееся с ним или только соприкасающееся дополнительное шейное ребро. Дополнительное шейное ребро удаляют частями вместе с надкостницей щипцами Люэра. Рану послойно зашивают.
Удаление дополнительного шейного ребра из заднего доступа. Больной лежит на животе. Проводят пара-вертебральный разрез длиной 10 см на 2 см латеральнее остистых отростков. На уровне CVII расслаивают мышцы, выделяют поперечные отростки Cvi и Cvii и резецируют их кусачками Люэра. Костодержателем захватывают дополнительное ребро и, аккуратно отделяя мягкие ткани, удаляют его вместе с надкостницей.
Рассечение передней лестничной мышцы. Adson предложил вместо удаления дополнительного шейного ребра пересечение передней лестничной мышцы. В дальнейшем он рекомендовал для мобилизации и устранения травмирующего фактора удалять часть полного ребра, иссекать нижнюю часть передней лестничной мышцы и резецировать все аномальные образования, сдавливающие плечевое сплетение. При доминировании вазомоторных расстройств операцию дополняют симпатэктомией шейногрудного узла или периартериальной симпатэктомией.
Разрез и доступ к передней лестничной мышце не отличаются от таковых при переднем доступе к дополнительному шейному ребру. После пересечения сухожильной части передней лестничной мышцы у места прикрепления к ребру небольшими кусочками иссекают ее нижнюю часть и освобождают сдавленную подключичную артерию. В случае сращения подключичной артерии с плечевым сплетением спайки между ними рассекают. Если передняя лестничная мышца гипертрофирована, ее иссекают на протяжении 5 см проксимальнее свободного конца.
При наличии полного шейного ребра часть его удаляют кусачками Люэра. Для этого смещают нижний ствол плечевого сплетения вниз, а средний ствол - вверх. Перед зашиванием раны Adson рекомендует помещать кусочек жировой ткани между подключичной артерией и плечевым сплетением для предупреждения их рубцевания.
Узловыми швами сшивают латеральную головку грудино-ключично-сосцевидной мышцы и рассеченную лопаточно-подъязычную мышцу.











