Кровоизлияние в вещество мозга. Как определить кровоизлияние в мозг
Тело человека функционирует благодаря слаженной работе всех систем: нервно-гуморальной, опорно-двигательной, мочеполовой, дыхательной, пищеварительной и, конечно же, сердечно-сосудистой. Самые тяжёлые заболевания, влекущие за собой инвалидность и потерю жизненно важных функций, возникают вследствие нарушения работы сердца или сосудов, снабжающих кровью все органы. Например, кровоизлияние головного мозга или инфаркт. Нарушения в работе сердечно-сосудистой системы носят чаще скрытый характер и проявляются внезапно, при воздействии фактора стресса или нагрузки на организм.
Одним из таких заболеваний является геморрагический инсульт, или, другими словами, — кровоизлияние в мозг. А что такое кровоизлияние в мозг? От ишемического инсульта его отличает то, что в мозге происходит именно кровотечение, а не закупорка сосудов.
Виды кровоизлияний в мозг:
- субарахноидальные (возникают в результате травматических повреждений, кровь проникает между паутинной и мягкой оболочками);
- субкортикальные (возникают вследствие повышения артериального давления, происходит в больших полушариях мозга);
- арахноидальные (по сути, кровоизлияние происходит так же, как и при субарахноидальном инсульте, за исключением его причины – разрыва кистозного образования);
- паренхиматозные (сопровождаются повреждением структурных тканей, влекут за собой тяжёлые последствия).
В зависимости от вида кровоизлияния в головной мозг, врач выбирает методы лечения и реабилитации пациента.
Рассмотрим причины кровоизлияния в мозг в порядке их значимости:
- травмы черепа и больших полушарий мозга;
- опухоли, кисты и другие новообразования;
- гипертония;
- атеросклероз (формирование холестериновых бляшек на стенках артерий с риском закупоривания сосудов);
- варикоз (истончение стенок вен и образование «узлов»);
- мальформация (патологическая связь сосудов между собой);
- потеря эластичности сосудов;
- аневризма (выпячивание стенок сосудов вследствие их растяжения или истончения);
- диапедез (выход элементов крови за пределы стенки сосуда из-за нарушения проницаемости);
- тяжёлые заболевания, приводящие к нарушению свёртываемости крови (сахарный диабет, энцефалит, цирроз печени, гемофилия);
- приём наркотиков или препаратов, увеличивающих свёртываемость или, наоборот, разжижающих кровь.
Случается, что риск возникновения геморрагического инсульта повышают вредные условия труда, продолжительные депрессии, неумеренные физические нагрузки, вредные привычки, проживание в районах с плохой экологической обстановкой, невнимательность к собственному здоровью и самочувствию. Также кровоизлияние может возникнуть после травмы.
Симптоматика

Происходит кровоизлияние в мозг, как правило, внезапно, в период бодрствования. Первым признаком является резкая головная боль. Она возникает в результате разрыва стенки сосуда. Далее формируется отёк тканей, водянка и/или гематома. Всё это может повлечь за собой атрофию функциональных зон мозга. И если не оказать неотложную помощь вовремя, то у пострадавшего есть риск развития инвалидности, речевой и дыхательной дисфункции. Распознать развивающееся кровоизлияние можно по чувству жжения в голове, приступам тошноты и рвоты, неодинаковой реакции зрачков на свет, частичной потере чувствительности конечностей, временному или длительному отключению сознания. Однако случается, что сосуд лопнул во время сна, тогда кровоизлияние в мозг, может иметь печальные последствия.
По симптомам можно предварительно определить зону мозга, в которой произошло кровоизлияние. Отличительными признаками того, что кровоизлияние задело дальние и глубокие отделы мозга, помимо головной боли и рвоты, является отсутствие реакции зрачков на свет, нарушение функции дыхания, гипертермия и глубокая кома. Симптомы и последствия могут сказать, где именно произошло кровоизлияние.
Если поражение произошло в мозжечке, то у пострадавшего наблюдается сильная боль в затылочной области, головокружение, нарушение дыхательной функции, рвота очень сильная, наклонение головы из стороны в сторону, потеря сознания. В результате кровоизлияния в область больших полушарий, у пострадавшего ухудшаются осязательные функции, начинаются припадки, судороги, наблюдается перевозбуждение и помутнение сознания.
Как только вы заметили первые признаки кровоизлияния в мозг, нужно оказать пострадавшему помощь.
Первая помощь при кровоизлияниях

При распознании первых признаков кровоизлияния в мозг, нужно незамедлительно вызвать скорую помощь и ни в коем случае самостоятельно не давать пострадавшему никаких медикаментозных препаратов, чтобы не усугубить последствия кровоизлияния в мозг. Для улучшения оттока крови от мозга, пострадавшему следует принять горизонтальное положение, а голову приподнять на 30º. Если боли сопровождаются рвотой, голову следует держать повёрнутой набок, область шеи и груди освободить от галстуков, шарфов, застёгнутых пуговиц, чтобы улучшить приток свежего воздуха.
Последствия и осложнения
Если первая помощь будет оказана незамедлительно, то удастся сберечь основные жизненные функции у пострадавшего. В ином случае с каждой потерянной минутой кровоизлияние в мозг будет вызывать ряд тяжёлых последствий, среди которых: паралич конечностей, нарушение речи и мимики лица, застойная пневмония (лежачее положение и нарушение дыхания), сепсис (заражение крови), тромбоз (вследствие снижения сердечного ритма), кома и другие.
Диагностика кровоизлияний

Диагностируют тип кровоизлияния и наличие геморрагического инсульта в несколько этапов. Начинают с опроса пациента или его близких, если речевая функция нарушена. Для определения степени невралгических поражений используют шкалу комы Глазго. По ней оценивают, каким образом пациент открывает глаза и реагирует ими на внешние раздражители, каким образом его конечности производят движения и насколько изменены речевые реакции. Также у пациента измеряют давление, частоту сердечных сокращений и делают электрокардиограмму.
Чтобы определить, нет ли в спинномозговой жидкости элементов крови, у пациента берут люмбальную пункцию. Заключающим методом диагностики является аппаратный метод магнитно-резонансной томографии (МРТ). Благодаря МРТ, можно выявить мельчайшие поражения головного мозга, гематомы, опухоли и любые другие физиологические отклонения, что позволит поставить точный диагноз и назначить эффективное лечение.
Если пациенту назначается операция, то дополнительно проводят ангиографию. Этот метод исследует сосуды и их патологии.
Лечение кровоизлияний в мозг

В зависимости от площади кровоизлияния и степени поражения мозга, производят или нейрохирургическое вмешательство, или назначают медикаментозное лечение. Начинают лечение, как правило, с препаратов, стабилизирующих давление и общее состояние больного. Также назначают курс медикаментов, которые улучшают свёртываемость крови, восстанавливают функции нервных клеток и уменьшают отёк головного мозга. Лечение производится в стационаре и сопровождается лечебной физкультурой, дыхательной гимнастикой и уроками с логопедом, если в этом есть необходимость. Геморрагия не проходит бесследно. В последствии возможны легкие головокружения или головные боли.
Если пострадавшему грозит летальный исход, то в качестве лечения назначается срочная операция, и нейрохирург, оценивая объём скопившейся крови, место её дислокации и ряд других параметров, выбирает тип производимой операции. Это может быть транскраниальная операция, которая сопровождается трепанацией черепа над местом скопления крови, стереотаксическая операция — с использованием аппарата, который просверливает небольшое отверстие для введения в него шпателя с отсосом или операция по наружному дренированию желудочков, тоже с использованием специального аппарата и дренажа. Проведение подобных операций также сопровождается риском летального исхода, причиной которого может стать отёчность мозга. Но даже если операция проходит успешно, пациент всё равно не застрахован от инвалидности или других следов болезни.
Какой бы тип лечения не был назначен пациенту, пострадавшему от кровоизлияния в мозг, очень важно закрепить его результат процессом реабилитации.
Реабилитация

Реабилитационная терапия после курса медикаментозного лечения очень важна, так как после первого проявления кровоизлияния в мозг, существует риск рецидива в течение ближайшего года. В качестве программы реабилитации выбирается комплекс методов, включающих диету, спортивную гимнастику, иглоукалывание, физиотерапию, массаж. Можно также прибегнуть к народной медицине, в которой широко используется для восстановления утраченных функций настойки на шишках, каштанах, пчелином поморе.
Прикладывая усилия, настойчивость характера в процессе реабилитации, можно вернуть практически все утерянные в результате кровоизлияния функции организма. Как происходит восстановление и что необходимо для этого сделать? Безусловно, придется забыть о вредных привычках, если такие есть. Пересмотреть свой рацион, последствия от неправильного питания могут быть плачевными. Ну и конечно, постараться вести здоровый образ жизни.
Немаловажное значение имеет поддержка со стороны близких людей и родственников. Если они поддержат больного, станут ему опорой, то процесс реабилитации ускорится, а вероятность рецидива сведётся к минимуму. После того, как больной восстановится полностью и станет жить, соблюдая рекомендации врача, повтора произойти не должно.
Профилактика

Чтобы предотвратить кровоизлияние (геморрагию) в мозг, в качестве профилактики применяются следующие меры: постоянное наблюдение у специалиста (тем, кто уже перенёс заболевание, во избежание рецидива); постоянный контроль артериального давления; отказ от вредных привычек; здоровый образ жизни; снижение уровня стрессов; приём витаминов и общеукрепляющих препаратов. Очень хороши для мозгового кровообращения продолжительные прогулки на свежем воздухе (также санаторное лечение).
Более того, необходимо контролировать уровень сахара в крови, холестерина; не принимать разжижающие препараты без согласования с врачом; контролировать вес, не допуская ожирения; придерживаться рационального питания и диеты, исключающей жирную и жареную пищу, копчёности, большого количества хлебобулочных изделий. Чтобы не получить травматическое кровоизлияние, нельзя подвергать себя риску, не заниматься сложными видами спорта, аккуратно передвигаться, особенно в гололед и так далее. Словом, необходимо беречь себя.
Кровоизлияние головного мозга является одним из самых распространенных и опасных заболеваний, которое зачастую имеет негативный прогноз. Почти половина пострадавших становится инвалидами. Примерно такой же процент инсульта с кровоизлиянием в мозг оканчивается летально. Благоприятный прогноз для пациента будет в случае быстрого выявления состояния и начала квалифицированного лечения.
Кровеносная система человека состоит из эластичных сосудов, которые проводят кровь ко всем органам. Со временем, стенки сосудов могут истончаться и становиться ломкими. Поэтому при действии на них большой нагрузки, они способны разрываться. В результате возникает кровотечение, которое еще называют геморрагический инсульт.

Различают 2 вида данного заболевания:
- , когда происходит скопление крови в одном из участков мозга. Гематома приводит к сдавливанию окружающих тканей, приводя к их отмиранию.
- Геморрагическое пропитывание. В данном случае, кровь распространяется между клетками, что нарушает функционирование нейронов.

К возникновению кровоизлияния могут привести:
- Повреждение стенки сосуда, через которое в мозговую ткань проникает кровь. В результате возникают тромбы. На это может уйти от пары часов до нескольких дней.
- Диапедез – утрата эластичности сосудов. При этом их структура становится рыхлой и через стенки способна просачиваться кровь.
То же самое может произойти и с сосудами, которые проходят через головной мозг. Вследствие повышенного давления, сосуд способен разорваться и определенное количество крови заполнит межтканевое пространство. Таким образом, образовывается гематома, которая начинает давить на ткани вокруг нее, нарушая их питание и кровоснабжение. Это приводит к отеку мозга и различным нарушениям в работе организма (нарушается речь, зрение, двигательная активность).

Отличия в клинической картине двух видов гематом
Так как кровоизлияния в головном мозге могут случиться абсолютно в любом его отделе, то геморрагические инсульты классифицируют исходя из того места, где оно произошло. Различают следующие виды нарушений:
- Внутримозговое кровоизлияние.
- Внутрижелудочковое.
![]()
- Субаранхоидальное кровоизлияние в головной мозг.
- Субдуральное.
Симптомы и последствия геморрагического инсульта будут зависеть от локализации и интенсивности кровотечения.
Причины кровоизлияний
К причинам возникновения кровоизлияния в мозге относят целый ряд заболеваний:
- Артериальная гипертензия. В результате высокого давления, сосуды могут растягиваться, в них возникают микротравмы и аневризмы.
- Черепно-мозговые травмы. Их относят к главной причине появления геморрагического инсульта у молодых людей.

- – патологическое состояние сосудов, в результате которого их стенки истончаются и выпячиваются в некоторых местах.
- Мальформация – переплетение сосудов патологического характера, которое может привести к их повреждению.
- Заболевания крови.

- Прием медицинских препаратов, которые предназначены для разжижения крови («Варфарин», «Аспирин»). Такие лекарства снижают тромбообразование, что может стать причиной кровоизлияний.
- Атеросклероз, при котором на стенках сосудов возникают атеросклеротические бляшки.
- Некоторые опухоли мозга могут стать причиной кровоизлияния.

В группе риска находятся:
- Пожилые люди.
- Представители монголоидной и негроидной рас.
- Пациенты с сахарным диабетом.

- Люди с избыточным весом.
- Больные с высоким уровнем холестерина.
- Люди, злоупотребляющие алкоголем и наркотическими веществами.
Сочетание сразу нескольких факторов значительно увеличивает риск возникновения кровоизлияния в мозг.
Полезную информацию о недуге рассказывает профессор РАН, врач-нейрореаниматолог, глава РСЦ на базе НИИ им. Н. В. Склифосовского Петриков Сергей Сергеевич в гостях у Елены Малышевой:
Симптомы этого состояния могут зависеть от множества факторов, среди которых наиболее значимы причина кровоизлияния и место его возникновения. Обычно оно возникает внезапно в период бодрствования. Спровоцировать его могут травма, стресс, физическое или эмоциональное перенапряжение.
К основным симптомам геморрагического инсульта относят:
- Резкая головная боль.
- Потеря или спутанность сознания.
- Тошнота и рвота.
- Потеря равновесия.

- Нарушение координации движений.
- Нарушение зрения.
- Зрачки могут иметь разные размеры.
- Нарушается чувствительность и двигательная активность конечностей.
Заметив один или несколько симптомов, человеку необходимо вызвать скорую помощь.
Как диагностируют геморрагический инсульт?
Чтобы подтвердить или опровергнуть диагноз у пациента с подобными симптомами, врач назначит комплексное обследование:
- Опрос пострадавшего, если он находится в сознании. Врач попытается выяснить самочувствие пациента, когда и как возникли признаки инсульта. Если человек был доставлен в больницу без сознания, то проводится опрос его близких. К важной информации, которая помогает прояснить ситуацию, относят: наличие факторов, которые могли спровоцировать заболевание, особенности образа жизни.
- Проверка рефлексов, зрения, чувствительности конечностей и т. д.
- Измерение давления и частоты пульса.

- Проведение электрокардиограммы.
- Люмбальная пункция позволяет выявить в ликворе эритроциты, что подтверждает диагноз.
- Проведение магнитно-резонансной томографии. Исследование дает возможность выявить гематому, опухоль, смещение мозговых долей и т. д.
- Проведение ангиографии. Этот метод исследования позволяет выявить признаки мозгового кровотечения и провоцирующих его факторов: аневризмы, мальформации и т. д.

Лечение геморрагического инсульта
Обширное кровоизлияние в мозг требует оперативного вмешательства. Прогноз в таком случае будет зависеть от причины и локализации гематомы. Для мелких повреждений показано консервативное лечение.
После завершения лечения, больной нуждается в обязательной реабилитации. Многие пациенты, перенесшие кровоизлияния в мозг, имеют проблемы с речью, памятью, подвижностью и координацией движений. Восстановительный период может занять достаточно много времени и требует терпения пациента.
Опытный врач-невролог Михаил Моисеевич Шперлинг расскажет в этом видео, как ухаживать за людьми, перенесшими инсульт:
Кровоизлияние в мозг у новорожденных
У новорожденного кровоизлияние в мозг возможно в результате патологической беременности, родовой или бытовой травмы. Такое поражение может быть глубоким или поверхностным. Каждый конкретный случай имеет свои признаки, но есть и характерные симптомы, позволяющие заподозрить патологию. К ним относят:
- Сильное выбухание родничка.
- Резкое ухудшение состояния младенца без видимых на то причин, которое может сочетаться с повышенной возбудимостью или вялостью.
- Судороги.
- Двигательные расстройства.

- Частые и обильные срыгивания.
- Снижение веса.
- Учащенное сердцебиение.
- Расстройства пищеварения.
- Одышка.

Диагностика типов кровоизлияния у новорожденных
Если все из вышеперечисленных симптомов возникли за короткий промежуток времени, то врач может предположить о произошедшем кровоизлиянии в мозг у новорожденного. В таком случае малышу назначают комплексное обследование, которое поможет избежать тяжелых последствий. По результатам обследования, ребенку будет назначено необходимое лечение.
В таком возрасте мозг младенца способен к самовосстановлению, но реабилитационный период может занять несколько лет. Если заболевание удалось обнаружить вовремя и провести необходимое лечение, то ребенок имеет высокие шансы на восстановление.
Прогноз в таком случае зависит от:
- Глубины поражения мозга.
- Возраста малыша.
- Наличия сопутствующих заболеваний.
После проведения лечения, ребенок нуждается в регулярном обследовании у невропатолога.

Профилактика геморрагического инсульта
Кровоизлияние в мозг считается тяжелым состоянием, при котором прогноз бывает крайне неблагоприятным. Поэтому, чтобы не допустить возникновения патологии, человеку необходима профилактика, которая заключается в:
- Отказе от курения и употребления спиртных напитков.
- Рациональном питании с ограничением количества жирной пищи в рационе.
- После 35 лет необходимо регулярно контролировать уровень холестерина и если нужно — снижать его.

- Контроле за давлением. Гипертонию необходимо сразу же лечить. При этом нужно помнить, что данное заболевание на начальном этапе проявляет себя исключительно повышенным артериальным давлением. Поэтому всем после 35 лет нужно за ним следить.
- Борьбе с лишним весом.
- Здоровом образе жизни и регулярных физических нагрузках.
- Использовать лекарственные средства, которые способны разжижать кровь можно только по медицинским показаниям.
Подробнее о симптомах и профилактики заболевания рассказывает заведующая неврологическим отделением Латыпова Зарина Камильевна в этом видео:
Эти простые, на первый взгляд, правила, помогают существенно снизить риск возникновения кровоизлияния в мозг у человека и обезопасят от серьезных последствий геморрагического инсульта. Заметив у себя или своих близких первые признаки поражения, необходимо срочно вызывать неотложную помощь. Своевременно начатое лечение позволит повысить прогноз на благоприятный исход.
Инсульт с кровоизлиянием в мозг происходит при разрыве сосуда, в результате чего его содержимое выбрасывается во внутримозговое пространство, пропитывая нервную ткань. При этом образуется гематома. Она сдавливает ткани вокруг, что блокирует их питание и влечет отек с последующими тяжелыми нарушениями, способными привести к летальному исходу или инвалидности.
Различают два вида инсульта:
Ишемический инсульт
- ишемический – с перекрытием кровотока (например, тромбом) с последующим прекращением питания пострадавшего участка и некротированием нервной ткани;
- геморрагический – с кровоизлиянием в мозг, когда образуется гематома, сдавливающая их и вызывающая отек.
Именно о последнем пойдет речь дальше. Инсульт с кровоизлиянием — чрезвычайно опасное состояние, чреватое летальным исходом. Подавляющее количество выживших после него получают инвалидность. Нарушения возможны двигательные, зрительные, речевые.
Локализация кровоизлияния
Износ и разрыв сосудов может произойти в любом отделе, потому и локализация гематомы возможна где угодно. В связи с этим принята классификация по месту дислокации.
В последнем случае возможны два пути развития:
- образование гематомы – заполненной кровью полости, вызывающей массированную гибель клеток в очаге поражения. В силу сложности и высокоспециализированности нервной ткани неврологический дефицит создает риск летального исхода. Клиническая симптоматика в этом случае ярко выражена, а прогноз всегда неблагоприятен;
- геморрагическое пропитывание – при этом содержимое сосуда попадает между нервными клетками. Их массовой гибели при этом не происходит. Чаще всего такое развитие вызывается повышенной проницаемостью сосудов различного генеза.
Независимо от локализации кровотечения, симптомы сходны. Дифференциация видов необходима для установления целесообразности оперативного вмешательства и назначения максимально эффективной медикаментозной терапии.
Причины
Представляющий собой кровоизлияние в мозг, не является самостоятельным заболеванием. Это всегда – осложнение какого-либо другого заболевания или травмы. Существует перечень состояний, способных привести к нему:

- гипертензивного характера – когда в результате длительной, не лечившейся или плохо контролируемой гипертонии, истончаются и делаются более проницаемыми стенки артерий, вен или капилляров; и в результате скачка давления происходит разрыв их стенок;
- венозного характера – вследствие закупорки главных либо магистральных вен, ухудшающей отток крови;
- травматического характера – при различных травмах головы, последствия зависят от локализации травмы и степени поражения;
- аневризматического характера – из-за аневризмы (потери эластичности сосудов), в том числе – врожденной;
- медикаментозного характера – вследствие приема антикоагулянтов, особенно – при превышении дозы или совмещением приема с алкоголем;
- вследствие вредных привычек – алкоголь, курение, наркотики (часто – кокаин);
- вследствие тяжелых физических и психических перегрузок.
Часто за первым приступом следует второй – в течение от нескольких дней до года. Первый год наиболее рискован в плане повторного приступа. Для предотвращения повтора обязателен пожизненный прием лекарств.
Симптомы
Признаки начавшегося приступа можно разделить на те, что ощущаются самим пациентом и те, что доступны внешнему наблюдению. Инсульт имеет ряд характерных признаков, по которым его легко узнать даже человеку, никогда не сталкивавшемуся с таким явлением. Помощь пострадавшему необходима при первых же проявлениях.
Внутренние признаки
Для геморрагического инсульта характерно острое начало. Основные симптомы связаны с его развитием. Распознавание на раннем этапе и своевременная помощь снижают интенсивность последствий. Развивающееся кровотечение сопровождают:

- сильная головная боль и жжение, которые нарастают – как реакция на разрыв ткани сосуда и заполнение их содержимым полостей мозговых желудочков;
- тошнота, рвота;
- слабость, головокружение;
- светочувствительность;
- видение окружающей обстановки в красном свете;
- сильное напряжение шейных мышц;
- нарушения сознания – спутанность, кратковременная потеря сознания, при сильных нарушениях возможна кома;
- ступор и парализация конечностей, лица или половины тела, возможен эпилептический приступ.
При сильном стрессе или перенапряжении началом может послужить эпилептический приступ, при этом другие признаки могут отсутствовать.
Внешние признаки
Окружающие могут судить о наступившем инсульте по ряду видимых признаков:
- синюшная бледность, или наоборот – покраснение лица до багрового цвета;
- обвисание одной стороны лица, опускание угла рта;
- парез взгляда – он обращен в сторону кровоизлияния;
- расширенный зрачок глаза со стороны кровоизлияния;
- паралич конечностей (вывернутая наружу стопа, неспособность поднять руку);
- судороги, эпилептический приступ;
- потеря сознания;
- искривленный или повернутый в сторону язык;
- рвота, непроизвольное опорожнение мочевого пузыря и кишечника.
 Потеря сознания
Потеря сознания При начавшемся инсульте человеку не удается улыбнуться или произнести простейшую фразу. Зачастую сознание спутано, человек не понимает обращенную к нему речь.
Помощь при инсульте
Выживаемость и вероятность последующего восстановления напрямую зависят от быстроты оказания помощи. В течение ближайших 3 часов шансы пациента наиболее высоки. По их истечении в нервных тканях происходят необратимые изменения. Даже в случае выживания, здоровье и качество жизни пациента ощутимо ухудшатся.
Первая помощь
Первые мероприятия:
- вызов скорой — обязательно;
- уложить на твердую горизонтальную поверхность, слегка приподняв голову и повернув ее набок;
- к голове приложить холод;
- обеспечить поступление свежего воздуха;
- обеспечить контроль температуры и АД.
Транспортировку осуществляют в неподвижном состоянии, в горизонтальном положении. Даже при временном характере симптомов обязательна госпитализация.
Диагностика
При поступлении в больницу назначается инструментальное обследование:
- КТ – высокая скорость обследования, что особенно важно при выявлении на ранней стадии;
- МРТ – более информативен, чем предыдущий метод. Помогает в ранней диагностике, определяет существующее кровотечение, позволяет предсказать дальнейшее развитие патологии, способствует контролю эффективности терапии.
Лечение
Лечение на начальной стадии должно проводиться в условиях специализированного стационара, в реанимационном отделении. При обширных гематомах приходится прибегать к трепанации – как единственному способу устранить их. В отдельных случаях это – единственный шанс спасти пациенту жизнь.
Самые первые меры направлены на восстановление питания и снабжения кислородом нервных клеток.
При прекращении питания они начинаю некротировать уже через несколько минут, что приводит к необратимым последствиям. В острый период применяют препараты, усиливающие снабжение кислородом – например, актовегин.
К
роме того, необходимо восстановить водно-солевое и биохимическое равновесие, поддержать работу легких, нормализовать АД. При необходимости назначают жаропонижающие препараты. Симптоматическая терапия – при рвоте, судорожном синдроме и др. Для профилактики инфекционных осложнений проводят антибиотикотерапию.
При лечении важно максимально быстро восстановить пациента. В дальнейшей терапии применяют нейропротекторы и макропрепараты. При сердечных заболеваниях и тромбозах назначают медикаменты, препятствующие тромбообразованию и при необходимости – антикоагулянты.
Профилактика
Заболевание крайне тяжелое и опасное. Гораздо проще избежать его, чем впоследствии лечить. Профилактикой служат мероприятия:
 Контроль артериального давления
Контроль артериального давления - правильное питание;
- остлеживание изменений веса (особенно – когда имеется излишний вес);
- контроль АД, недопущение его повышения;
- борьба с атеросклеротическими явлениями;
- избавление от вредных привычек – курение, алкоголь;
- по возможности – избегание стрессов и перенапряжения.
Для предотвращения рецидива назначают общеукрепляющие и витаминные препараты. Необходимо постоянное наблюдение у специалиста.
Последствия
После перенесенного кровоизлияния трудоспособность чаще всего теряется. Важно при этом сохранить хотя бы самостоятельность и способность к самообслуживанию. В результате заболевания могут остаться нарушения речи, зрения, двигательной функции, паралич или парез части тела, потеря чувствительности конечностей. Помимо непосредственных последствий, возможны различные осложнения. Вероятны и расстройства психики, нарушения внимания, памяти, мышления.
Осложнения
Осложнения способны проявиться как в острый период, так и в течение длительного периода после начала развития болезни. Наиболее опасные из них:
![]()
- резкий прорыв крови напрямую в желудочки мозга;
- резкое развитие окклюзивной гидроцефалии;
- внезапное нарастание отека тканей мозга;
- нарушение функций дыхания и кровообращения.
Существует ряд осложнений, вызванных длительным пребыванием в лежачем состоянии. Развиваются они значительно позже:
- застойная пневмония – из-за застоя крови или жидкости в легких вследствие гиподинамии;
- сепсис – заражение крови;
- инфекции мочевыводящих путей;
- пролежни;
- повышенное тромбообразование – особенно в пострадавших конечностях с риском закупорки легочной артерии;
- декомпенсация сердечной деятельности.
При невозможности движения и ходьбы необходима адекватная гигиена для профилактики пролежней и сепсиса.
Прогноз
Прогноз зависит от ряда факторов:
- наличие осложнений;
- локализация гематомы – от нее зависит ряд осложнений;
- своевременность оказания врачебной помощи;
- усилия самого пациента и его близких в период реабилитации.
Чтобы избежать рецидива и максимально восстановиться, насколько это возможно с учетом повреждения мозговых функций, необходимо четко следовать всем указаниям врачей, своевременно принимать назначенные препараты. Важную роль в восстановлении играет ЛФК, массаж и другие физиотерапевтические мероприятия.
Болезнь субарахноидальное кровоизлияние является клиническим синдромом, при котором состояние головного мозга изменяется в случае аневризмы сосудистых стенок мозга. В наше время нет нужных современных методов диагностики, лечения этого кровоизлияния, поэтому при несвоевременном лечении могут быть серьезные последствия. В статье описаны причины, симптомы, постановка диагноза, способы предотвращения кровоизлияния.
Что такое субарахноидальное кровоизлияние
Заболевание субарахноидальное кровоизлияние (САК) еще называют геморрагическими инсультом. Это острое нарушение мозгового кровообращения. В результате разрыва аневризмы (расширение местного кровеносного сосуда, вследствие чего изменяются или повреждаются их стенки), кровь может излиться в субарахноидальное пространство (подпаутинное пространство, мягкая мозговая оболочка). Это кровоизлияние считается самым тяжелым среди других ОНМК.
Причины субарахноидального кровоизлияния
Причины кровоизлияния разные. Основная из них – нарушение целостности стенки внутричерепной артерии. САК имеет другие причины: внезапный подъем артериального давления, поражение головного мозга при хронической наркомании, алкоголизме, прием или передозировка антикоагулянтов, другие заболевания. Причины кровоизлияния делят на травматические и спонтанные.
Травматическое
Общие травматические причины САК развиваются в результате прямого повреждения поверхности головного мозга. К ним относят перелом костей черепа, ушиб или сдавливание головного мозга. У новорожденного ребенка может развиться субарахноидальное кровоизлияние вследствие таких причин, как: узкий таз, повреждение головы во время деятельности при родах, внутриутробные инфекции, гипоксия плода.
Спонтанное
Частой причиной нетравматического САК является разрыв аневризмы. Развивается вследствие такого фактора, как резкий скачок артериального давления. Происходит это, если поднимать тяжести, натуживаться при дефекации, сильно кашлять или очень сильно переживать за что-то или кого-то. Вследствие этого происходит патологические изменения в сосудах:
- опухоли сосудов;
- мешотчатые или расслаивающиеся аневризмы;
- васкулиты;
- врожденные патологии сосудов (артерия и вена переплетенные или соединенные);
- болезни крови,
- тромбозы вен мозга;
- токсические или грибковые воспаления стенок артерий;
- кровоизлияние в гипофиз;
- метастазы в головном мозге;
- разрыв артерии, которая расположена возле ствола мозга.
Факторы риска
К основным факторам риска развития САК относят многие заболевания, вредные привычки, беременность. Вот список некоторых из них:
- артериальная гипертония;
- гиперхолестеринемия;
- гипертоническая болезнь;
- атеросклероз;
- употребление наркотиков (кокаин);
- прием оральных контрацептивов;
- курение;
- хронический алкоголизм;
- ожирение или избыточный вес;
- роды.
Классификация субарахноидального кровоизлияния
Заболевание субарахноидальное кровоизлияние имеет свою классификацию. Определяют ее с помощью основных данных, полученных с КТ или МРТ. В расчеты берут массивность кровоизлияния, сочетание с паренхиматозным, вентикулярным кровоизлияниями в черепной полости. По результатам проведенной диагностики определяют, какое это субарахноидальное кровотечение: изолированное, паренхиматозное, вентикулярное или паренхиматозно-вентикулярное кровоизлияние.
Шкала Ханта Хесса
Существует три специальные градационные шкалы для оценки САК в неврологии. Они показывают состояние пациента, количество крови в желудочках головного мозга (вентрикулярное кровоизлияние), исходы кровоизлияния. Каждый уровень отражает тяжесть состояния, выживаемость или очагово-неврологический дефицит. Одну из таких шкал предложили в 1968 Хант и Хесс. С помощью этой шкалы, вы сможете сами определить состояние больного, однако при любых симптомах рекомендуем обратиться к лечащему врачу для подробного диагноза. Всего уровней в шкале 5:
- Уровень 1: есть небольшая головная боль, небольшая твердость затылочных мышц. На этом уровне выживают до 70% пациентов;
- Уровень 2: наблюдается средняя или сильная головная боль, средняя твердость затылочных мышц и неврологический дефицит. Выживаемость составляет 60% больных;
- Уровень 3: присутствует оглушение и минимальный неврологический дефицит. На данном уровне выживают до 50% пациентов;
- Уровень 4: наблюдается сильное угнетение сознания, неполный паралич, повышается тонус всех мышц и вегетативные нарушения. Выживаемость составляет до 20% больных;
- Уровень 5: агония, повышение тонуса всех мышц, глубокая кома. Выживают только 10% пациентов.
Симптомы сак головного мозга
Общих симптомов САК много, однако, самый частый из них – приступ сильной и внезапной боли головы. Ее еще называют громоподобной, она приходит быстро и исчезает мгновенно. Многие характеризуют ее как сильнейшую цефалгию за всю их жизнь. Затем головная боль возвращается, и появляются другим признаки кровотечения:
- Боязнь света. Пациент не может спокойно смотреть на любой источник света, ощущается болезненный дискомфорт глазных яблок.
- Отсутствие (потеря) сознания.
- Тошнота, рвота. При этом облегчения никакого нет.
- Судороги.
- Психомоторное возбуждение. Проявляется сильная активность, во время которой пациент может нанести физический вред другим и себе.
- Косоглазие.
- Отек легких.
- Нарушение речи. Пациент не может нормально говорить, иногда не понимает знакомый язык.
- Нарушение чувствительности кожи тела.
Атипичные формы
При САК наблюдаются и атипичные формы. Их всего три – мигренозная, ложногипертоническая и ложновоспалительная. При первой форме наблюдается головная боль без потери сознания. При ложногипертонической форме наблюдают гипертонию, головную боль, высокое артериальное давление (гипертензия), ухудшение состояния и повторное кровоизлияние.
При ложновоспалительной форме наблюдается менингит, головная боль, менингеальные признаки и лихорадка (повышение температуры выше 38 градусов). Может наблюдаться дезориентация, психомоторное возбуждение и нарушение сознания пациента. Это происходит только при разрыве аневризмы передней мозговой артерии, которая снабжает кровью лобные доли мозга.
Субарахноидальный инсульт
Половина пациентов, у которых присутствует аневризма, субарахноидальный инсульт протекает практически без симптомов. У другой половины проявляется головная боль в области лба и глаз, и может длиться пару часов или несколько дней. Субарахноидальный инсульт другие симптомы:
- эпилептические припадки;
- анизокория;
- косоглазие;
- снижение зрения;
- потеря сознания (связана с полным спазмом церебральных сосудов);
- тошнота;
- рвота;
- замедление дыхания;
- брадикардия;
- повышение температуры;
- расстройство памяти, зрения речи и нарушение психики.
Как диагностировать
Субарахноидальное кровотечение диагностировать можно только с помощью комплекса неврологических исследований, которые проводятся в платных клиниках. Сначала врач опрашивает пациента: ставятся вопросы о том, как давно появились симптомы, были ли травмы или скачки давления и есть ли у больного вредные привычки. Затем проводят осмотр больного, для того, чтобы обнаружить признаки неврологических нарушений, а еще для оценки уровня сознания больного.
Далее берут анализ крови для определения свертываемости крови. Затем проводится люмбальная пункция. Для этого берут специальную иглу и делают прокол в области поясницы в несколько миллиметров, добывая несколько миллилитров ликвора. Если в спинномозговой жидкости есть небольшое количество крови (сгустки), значит, в субарахноидальном пространстве произошло кровоизлияние. Чтобы изучить строение мозга и обнаружить место кровоизлияния проводят компьютерную и магнитно-резонансную томографии.
С помощью эхоэнцефалографии можно определить внутричерепное субарахноидальное кровоизлияние, которое может сместить мозг. С помощью транскраниальной допплерографии можно оценить кровоток в артериях головного мозга. Это поможет установить, в каком месте происходит сужение сосудов. С помощью магниторезонансной ангиографии можно оценить целостность мозговых артерий, их проводимость.

Лечение субарахноидального кровоизлияния
Если у будущего пациента обнаружили хотя бы один симптом САК, врачи отправляют его на проведение определенных исследований, которые описаны выше, для поддержания его нормального состояния. Затем специалисты просчитывают факторы, которые могут повлиять на исход САК. Раннее начало лечения эффективно в первые 3 часа с обнаружения болезни. Бывают 3 вида терапии:
- быстрая госпитализация;
- базальная терапия;
- хирургическое вмешательство.

Немедленная госпитализация
Первичную госпитализацию больных с САК проводят в первичные или региональные сосудистые центры. В стационарных отделениях пациенту проводят все процедуры, которые помогут диагностировать болезнь – МРТ головного мозга для определения субарахноидального кровоизлияния (наблюдается интенсивный белый участок) и неинвазивное исследование сосудистой системы (МРТ-ангиография). Если при данных процедурах определили отсутствие симптоматики, назначают люмбальную пункцию.
Базисная терапия
Изначально в базисную терапию включено 3 компонента. Первая – меры, которые направлены на экстренную коррекцию нарушений важных для жизни функций – нормализация глотания, гемодинамики, дыхания и эпилептического статуса. Вторая – купирование нарушений гомеостаза, которые возникают в результате инсульта – снижение внутричерепного давления, предупреждение инфекций и осложнений, психомоторного возбуждения, икоты, рвоты и купирование вегетативных гиперреакций.
Третий компонент базисной терапии – метаболическая защита мозга. Данная процедура направлена на прерывание дисфункции мозга, которые вызваны острым нарушением церебрального аневризма. Сюда включают прием антиоксидантов, антигипоксантов, антагонистов кальция, антагонистов глутамата и нейротрофических препаратов. Если терапия не дает регрессии, проводят непосредственное введение вазодилятатора.
Хирургическое вмешательство
Неотложная операция или эндоваскулярное вмешательство проводиться у больных, которые имеют паренхиматозные гематомы большого размера, при которых наблюдается ухудшение состояния на протяжении первых двух дней. Если присутствует сонливость в первые часы после САК, значит, операция допустима без прохождения ангиографии. Может наблюдаться гидроцефалия на протяжении дня после САК. Клипирование аневризмы проводят на 3 день или на 12 день после появления САК с целью эвакуации крови.
Как предотвратить осложнения
Чтобы предотвратить осложнения после САК необходимо восстановить приток крови к головному мозгу. В этой связи назначают прием препаратов, которые разжижают кровь, для того чтобы увеличить шансы на выживание и уменьшить осложнения, которые могут привести к ишемическому инсульту. Врачи назначают аспирин, который используется для лечения ишемических изменений, чтобы уменьшить вероятность повторения. Далее приведены препараты, которые необходимы для предотвращения осложнений или профилактики.
Нормализация дыхания и газообмена
В большинстве случаев для нормализации дыхания и газообмена врачи рекомендуют следующие препараты:
- Ревилаб;
- Хонлутен;
- Гентаксан;
- Фастин;
- Левосин;
- Трофодермин;
- Перфторан;
- Окселадин.
Терапия отека мозга
В качестве комплексной терапии отека мозга используют следующие медицинские препараты:
- Актовегин;
- Декадрон;
- Лазикс;
- Медрол;
- Фуросемид;
- Целестон;
- Урбазон.
Последствия субарахноидального кровоизлияния
Многие врачи из последствий выделяют всего три самые поздние и опасные – неврологическое расстройство, развитие инфаркта и угроза смерти. Такая патология, как САК, относится к опасным для жизни. Состояние, в котором может находиться человек, может быть опасным для его здоровья. Для того чтобы уменьшить риск осложнений и последствий, обратитесь к врачу, чтобы сохранить здоровье и жизнь человеку.
К неврологическим расстройствам относя увеличение тонуса мышц, проявление слабости в руках и ногах, расстройство речи. Человек не сможет самостоятельно двигаться, что сразу переходит к инвалидности. Сужение артерий (ангиоспазм) или омертвение тканей головного мозга может привести к развитию инфаркта. Риск летального исхода присутствует только в случае большого объема кровоизлияния. Смерть может наступить и при длительном спазме мозговых артерий.

Прогноз САК
Летальный исход при первом кровоизлиянии из аневризмы составляет примерно 60%. При повторном рецидиве в течении недели составляет 15%. Через полгода (6 месяцев) есть вероятность повторного разрыва – примерно 5% в год. При повторном артериальном аневризме проводят наложение клипсы на ее шейку (клипирование или стентирование). Только при сосудистых мальформациях прогноз положительный. Если при панангинографии не будет выявлена аневризма, это будет значить, что источник кровоизлияние закрылся. После лечения в острый период больные страдают неврологическим дефектом.
Видео
Кровоизлияние в мозг — это серьезный патологический процесс, приводящий к тяжелым последствиям не редко к инвалидности и даже летальному исходу. Фактически такое кровоизлияние является , который возникает по ряду различных причин. Чаще всего причиной становится гипертония. Возникнуть может в любом возрасте, но в 75% случаев пациенты старше 65 лет.
Причины
Кровоизлияние в мозг происходит по причине нарушения целостности сосудов головного мозга. Причиной такого процесса могут стать:
- резкий скачок артериального давления, это самая частая причина. Стенки сосудов выдерживают перепады давления, но когда этот процесс систематический их эластичность и прочность снижается. И в такой ситуации при очередном скачке давления вполне возможен разрыв сосуда;
- наличие в анамнезе пациента сахарного диабета. Это серьезное хроническое заболевание эндокринной системы, которое поражает весь организм. А в первую очередь страдают сосуды, они становятся хрупкими и ломкими и любой негативный фактор способный привести к их разрыву и инсульту;
- разрыв аневризмы. Также патология сосудов, аневризм — это мешочек наполненный кровью, образовавшийся на сосуде головного мозга. Размеры такие образования могут иметь от нескольких миллиметров до пары сантиметров, соответственно, чем больше их размер, тем больше вместительность кров в аневризме и больше ее изольется в мозг при разрыве. Так как стенки аневризм значительно тоньше, чем у сосудов, вероятность их повреждения выше. Скачок артериального давления первый фактор, способствующий разрыву аневризмы и наступлению геморрагического инсульта;
- злоупотребление алкоголем, прием наркотических веществ и курение являются факторами для развития инсульта. Так как они вызывают ухудшение состояния сосудов и приводят к большей их уязвимости, при возникновении сопутствующих негативных факторов может произойти разрыв;
- опухоль мозга. В результате этой патологии происходит сдавливание тканей мозга, давления на сосуды и возможность их разрыва увеличивается. Также кровоизлияние может произойти внутри самой опухоли;
- внутричерепные травмы.
Симптомы

Признаки инсульта зависят от того какое полушарие мозга было повреждено. Левое полушарие ответственно за правую часть тела, а правое — за левую. Поэтому если патологический процесс возник в правом полушарии, основные симптомы будут отображены на левой части тела, соответственно наоборот.
Основные симптомы, которые развиваются внезапно:
- резкая сильная боль в голове;
- внезапная слабость и обморочное состояние;
- тошнота и рвота;
- ригидность мышц;
- онемение одной части лица.
В зависимости от тяжести инсульта могут быть выражены другие симптомы:
- потеря чувствительности. Частый симптом болезни, больные теряют чувствительность в руке и ноге с одной стороны, вплоть до паралича;
- нарушение координации, потеря в пространстве;
- амнезия или частичная потеря памяти;
- проблемы с речью, она становится не четкой, медленной, больному сложно выговорить слова, а также не всегда удается четко сформулировать мысль;
- потеря равновесия, головокружение;
- снижение остроты зрения, мушки перед глазами или двоение;
- нарушения вкусовых или слуховых рецепторов;
- трудности при проглатывании пищи и воды;
- помутнение сознания, кома.
Снижение интеллектуальных способностей, зачастую депрессивные состояния, возможна агрессивность. Это, как правило, становится последствием заболевания, в силу собственной несостоятельности.
Определить со стороны симптомы инсульта у человека можно по таким признакам:
- багровое лицо;
- резкая потеря координации;
- отсутствие движения конечностями;
- расширенный зрачок со стороны поражения;
- судороги;
- невозможность произнести слова;
- искривленный язык;
- отсутствие понимания у больного того, что ему говорят окружающие;
- непроизвольное мочеиспускание.
Самый сложный симптом, который может наступить при инсульте — это кома. От ее продолжительности судят, насколько обширное кровоизлияние в мозг произошло, и определяют прогноз для больного.
Чем помочь до приезда скорой помощи?

Инсульт, патология, которая не ждет отлагательств, счет идет не на часы, а на минуты, зачастую от первой помощи может зависеть дальнейшая жизнь человека. Первое, что необходимо сделать — это вызвать скорую помощь! Лишь после этого, дожидаясь приезда бригады произвести возможные манипуляции:
- не стоит передвигать потерпевшего, это может усугубить ситуацию. Просто подложите под его голову валик из одежды или подушку, чтобы голова находилась немного выше уровня плеч;
- дайте доступ свежего воздуха. Если ситуация произошла в помещении следует открыть все окна, также расстегнуть пуговицы на верхней части одежды больного, чтобы облегчить ему дыхание;
- повернуть голову вбок, чтобы в случае выхода рвотных масс не возникло удушья. Также осмотреть ротовую полость на наличие остатков пищи, крови или слюны. В случае их наличия высвободить рот от них;
- положить на голову холодный предмет, можно продукты из морозильной камеры или лед, обернутый в ткань;
- при отсутствии дыхания сделать непрямой массаж сердца и искусственное дыхание.
Ни в коем случае, если есть симптомы инсульта нельзя:
- передвигать больного;
- самостоятельно давать ему медикаменты до приезда скорой помощи;
- не давать больному пить либо есть, так как глотательный рефлекс может быть нарушен.
Чем раньше будет начато лечение, тем больше вероятности не допустить развития большинства последствий инсульта. Оптимальное время считается до 2-4 часов, с момента появления первых симптомов.
Диагностика

Кровоизлияние в мозг требует практически всегда хирургического лечения, поэтому прежде чем приступить к операции проводят экстренную диагностику, чтобы убедиться в правильности диагноза.
- Основные меры диагностики:
КТ или МРТ, второй метод считается более информативным. МРТ показывает послойно структуру головного мозга, локализацию и объем повреждения; - транскраниальное Доплер исследование позволяет оценить состояние сосудов головного мозга и получить информацию об их повреждении;
- магнитно-резонансная ангиография головного мозга схожа с МРТ, только ее уклон идет на исследование именно сосудов;
- церебральная ангиография выполняется более сложно, чем МРТ или КТ. В момент процедуры вводится контраст в сосуды мозга и за счет этого ситуация происходящего становится видна более четко;
- ЭЭГ позволяет оценить последствия и выявить активность мозга;
- ЭКГ оценивает состояние сердца.
Лечение геморрагического инсульта

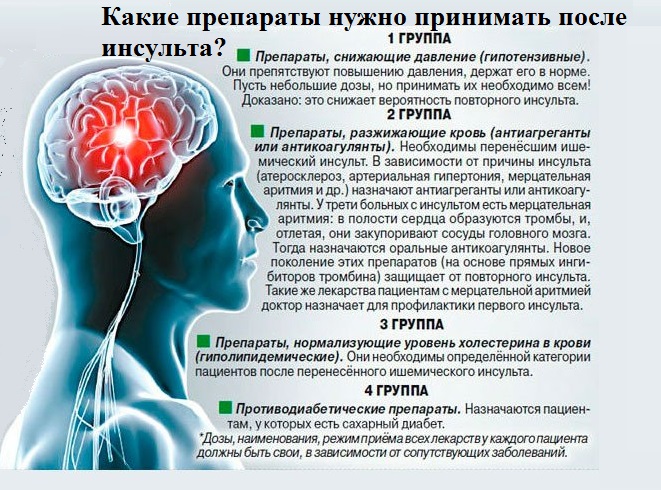
Как правило, кровоизлияние в мозг требует оперативного лечения и устранения последствий от патологического процесса. Медикаментозная терапия в данном случае малоэффективна и может быть назначена лишь в устранении причин, которые могли вызвать инсульт. Например, препараты, снижающие артериальное давление, но оперативное вмешательство при этом не будет отменено.
Хирургическое лечение необходимо, чтобы устранить остатки разорванных сосудов или аневризм, сгустков крови, тромбов и прекратить кровоизлияние.
Существует несколько методов оперативного лечения:
- клипирование. Если причиной инсульта стал разрыв аневризма, наиболее часто проводимая операция — это клипирование. То есть на кровоточащую аневризму надевается специальная клипса (зажим), тем самым ток крови к ней прекращается и состояние нормализуется;
- эндоваскулярная эмболизация более сложная процедура. Лечение в этом случае основывается на вводе через артерию до поврежденной аневризмы катетера, а через него специальное вещество, которое застывает и прекращает кровотечение.
Последствия инсульта

После кровоизлияния в мозге зачастую происходят необратимые последствия, их выраженность зависит от обширности поражения структур мозга. Существует определенная статистика, которая показывает в процентном соотношении последствия заболевания. выглядит она примерно так:
- 10% пациентов восстанавливаются полностью без последствий, мешающих обычной жизни;
- в 25% случаев наблюдаются незначительные последствия;
- 40% больных после инсульта получают умеренные и тяжелые последствия, получают инвалидность и им требуется помощь посторонних;
- у 10% пациентов возникают стойкие нарушения, требующие систематического ухода в специализированных учреждениях;
- у 15% наступает летальный исход.
Также важно отметить, что у порядка 15% больных перенесших инсульт, в течение года наступает второй приступ и, как правило, его последствия приводят к смерти.
Реабилитация

Помимо самого лечения, требуется длительная реабилитация пациента. Успешность реабилитационных действий зависит от многих факторов, основными являются:
- степень поражения мозга;
- уровень профессионализма группы специалистов, работающих с больным;
- как быстро начался реабилитационный процесс;
- помощь и терпение членов семьи.
Лечение по реабилитационному курсу состоит из следующих процедур:
- занятие с логопедом, восстановление речи;
- ряд упражнений, направленных на восстановление координации и подвижности мышц;
- кинетотерапия способствует снижению ригидности мышц, снижению в них частоты возникновения спазмов;
- психологическая помощь специалистов и родных;
- физиотерапевтическое лечение, как правило, используется электростимуляция нервных окончаний.
Профилактика

Конечно, увы, никто не застрахован от того, что в один не возникнут симптомы этой страшной болезни, но определенные меры, все же могут помочь снизить риск инсульта. К таким профилактическим мерам относят:
- систематический контроль над уровнем артериального давления;
- отказ от вредных привычек;
- контроль уровня сахара в крови;
- сбалансированное питание с достаточным количеством витаминного комплекса;
- занятия спортом, особенно при малоподвижном образе жизни;
- контроль над массой тела.
Геморрагический инсульт — патология, которая требует незамедлительного лечения. Помните, что после появления первых признаков у вас есть 2-3 часа, чтобы оказать больному профессиональную медицинскую помощь. В этом случае риск развития необратимых последствий значительно ниже, но, к сожалению, также не может гарантировать полного выздоровления. В противном случае, без должной своевременной терапии риск летального исхода очень велик. Поэтому, помните о первой помощи при возникновении инсульта и перед любыми своими действиями изначально не забудьте вызвать бригаду скорой помощи. Здоровья вам и вашим близким!
Чтение укрепляет нейронные связи:
doctor











