Патологии сердечно-сосудистой системы: виды, симптоматика и терапия. Какие бывают заболевания сердечно-сосудистой системы
Заболевания сердечно-сосудистой системы
Заболевания сердечно-сосудистой системы включают в себя болезни сердца (инфаркт миокарда, миокардит, аритмия и т. д.), аорты (аневризма), артерий (атеросклероз, гипертоническая болезнь) и вен (тромбоз).
Аневризма аорты
Аневризма аорты представляет собой локальное растяжение или выпячивание ее стенки. В зависимости от локализации выделяют аневризму восходящей аорты, аневризму дуги, аневризму нисходящей аорты, аневризму брюшной аорты, торакоабдоминальную аневризму.
Наиболее распространенной причиной развития данной патологии является атеросклероз. Помимо этого, аневризму могут спровоцировать медионекроз, врожденный дефект стенки аорты, инфекции или травмы, инфаркт миокарда, ранения. В некоторых случаях аневризма аорты развивается на фоне сифилиса.
Клинические проявления заболевания зависят от размеров и локализации аневризмы. Довольно часто аневризма, в частности если она локализуется в брюшной аорте, не дает симптоматики. При аневризме восходящей аорты больные жалуются на тупые или давящие загрудинные боли. В отдельных случаях отмечается усиленная местная пульсация.
При аускультации у больных аневризмой восходящей аорты прослушивается систолодиастолический шум в третьем межреберье слева, при других локализациях – систолический шум.
Аневризма дуги дает иррадиацию боли в шею и лопатку, а также вызывает затруднение глотания и осиплость голоса. При аневризме нисходящей аорты пациенты жалуются на боли в спине. Наиболее характерными проявлениями аневризмы восходящей аорты являются отек лица, шеи и плеч, набухание вен. Аневризма дуги и нисходящей аорты часто сдавливает возвратный нерв, в результате чего у больного меняется голос.
При аневризме нисходящей аорты происходит сдавливание корня левого легкого, смещение трахеи и бронхов, что сопровождается болями в грудной клетке, одышкой и кашлем. В результате сифилитической аневризмы могут происходить сдавливание и частичная деструкция костной ткани – грудины, ребер, позвоночника, что сопровождается сильными болями.
Диагноз ставится после рентгенологического обследования, которое показывает не только степень деформации стенки аорты и ее аномальную пульсацию, но и кальциноз аневризматического мешка. Исследование проводится в трех проекциях с обязательным контрастированием пищевода.
Большое значение для диагностики аневризм дуги, нисходящей аорты и порока аортального клапана имеют дуплексное сканирование и эхо-кардиография. В отдельных случаях пациенту назначают аортографию. Окончательный диагноз заболевания устанавливается после проведения компьютерной или ядерно-магнитной томографии.
На снимках видно расширение тени сосудистого пучка, набухание аневризмы нисходящей аорты со сдвигом в левое легочное поле, смещение контрастированного пищевода.
Аневризма часто дает такое осложнение, как разрыв аневризматического мешка, поэтому лечение данного заболевания необходимо начать как можно раньше. В том случае, если диаметр аневризмы составляет более 5 мм, необходима консультация кардиохирурга.
В большинстве случаев наиболее эффективным методом лечения аневризмы аорты является оперативное вмешательство, предполагающее резекцию аневризмы с последующим замещением участка аорты протезом. Оперативное вмешательство проходит с применением искусственного кровообращения и гипотермии.
Аритмии
Аритмия – это нарушение работы сердца, выражающееся в изменении частоты и последовательности сокращений его отделов. В зависимости от видов нарушения ритмов работы сердца различают несколько видов аритмии:
– синусовую аритмию;
– синусовую брадикардию;
– синусовую тахикардию;
– эктопические ритмы (предсердный, атриовентрикулярный, желудочковый);
– пароксизмальную тахикардию;
– экстрасистолию;
– мерцательную аритмию.
Причинами возникновения аритмии могут стать заболевания сердца, связанные со структурными изменениями в проводящей системе. Кроме того, аритмию могут спровоцировать метаболические нарушения: вегетативные, эндокринные, электролитные и т. д. Наиболее распространены электролитные нарушения, обусловленные изменением содержания в клетках калия и кальция.
Метаболические нарушения возникают на фоне интоксикаций организма под воздействием некоторых лекарственных средств и часто становятся основной причиной заболевания даже при выраженных структурных изменениях миокарда.
В результате перечисленных нарушений изменяются основные функции проводящей системы или ее отделов и сократительного миокарда. Это приводит к электролитической неоднородности последнего. Нарушения в первую очередь затрагивают такие свойства, как автоматизм, проводимость, продолжительность рефлекторного периода, порог возбудимости.
В результате нарушений автоматизма сердца, который зависит от автоматизма синусового узла, развиваются синусовая аритмия, синусовая брадикардия и синусовая тахикардия. Все перечисленные виды аритмии характеризуются изменениями синусового ритма, который у здорового человека в состоянии покоя составляет 60-75 ударов в минуту.
При нарушениях проводимости отмечается блокада ножек пучка Гиса (предсердно-желудочкового пучка).
При измененном пороге возбудимости появляется пароксизмальная тахикардия, экстрасистолия и мерцательная аритмия.
Синусовой (дыхательной аритмии) наиболее подвержены дети и подростки. Приступы обычно возникают при неврозах, а также при инфекционных заболеваниях на стадии выздоровления. Следует отметить, что синусовая аритмия, не связанная с дыханием, встречается крайне редко и указывает на слабость синусового узла или другое заболевание сердца.
Синусовая брадикардия обусловлена повышением тонуса блуждающего нерва. Она может быть проявлением нейро-циркулярной дистонии или сопутствующим заболеванием на фоне заднедиафрагмального инфаркта миокарда. Причиной заболевания также могут быть ишемические, воспалительные, склеротические, дегенеративные и иные патологии.
В этиологии заболевания также прослеживаются такие факторы, как снижение функций щитовидной железы, повышенное внутричерепное давление, некоторые вирусные инфекции, прием лекарственных препаратов (сердечных гликозидов и др.). Данное заболевание почти всегда появляется у женщин в послеродовой период, а также у больных гепатитом.
Синусовая тахикардия может возникнуть и у здорового человека, например, при повышенных физических нагрузках и нервно-психическом перенапряжении. В данном случае это заболевание не является патологией.
Частые приступы тахикардии могут являться проявлением нейроциркулярной дистонии (преобладание симпатического тонуса). Заболевание является следствием перевозбуждения симпатического нерва или подавления блуждающего нерва. Появлению синусовой тахикардии способствует резкое снижение артериального давления, употребление кофе, алкоголя, а также курение.
Стойкая синусовая тахикардия, как правило, возникает на фоне сердечной недостаточности, надпочечниковой недостаточности, анемии, миокардита, повышенного давления в малом круге, тромбоэмболии легочной артерии, фео-хромоцитомы, тиреотоксикоза, повышенной температуры.
Появление и усиление синусовой тахикардии могут вызвать такие лекарственные препараты, как адреналин, эуфиллин, атропин, алупент, тиреодин, кортикостероиды.
Причиной возникновения эктопических ритмов является ослабление или прекращение деятельности синусового узла. Первым признаком заболевания является сильная слабость. Помимо этого, эктопические ритмы могут появиться на фоне ишемических, склеротических и воспалительных нарушений синусового узла и других отделов проводящей системы.
В отдельных случаях заболевание возникает в результате повышения автоматизма эктопического центра.
Наджелудочковый эктопический ритм может возникнуть в результате передозировки сердечных гликозидов. Причиной данного заболевания может стать и вегетативная дисфункция.
Экстрасистолия развивается при возникновении импульса вне синусового узла и может сопровождать сердечные заболевания, обусловленные поражением клапанного аппарата или миокарда (порок сердца, гипертоническая болезнь, миокардит, перикардит, атеросклеротический кардиосклероз).
Однако наиболее распространенной причиной развития данной патологии являются вегетативные и психоэмоциональные нарушения, нарушения электролитного баланса. Экстрасистолы могут возникать и у здоровых людей (функциональные аритмии).
Преждевременное эктопическое сокращение сердца может быть спровоцировано некоторыми лекарственными препаратами, а также алкоголем, курением и кофе. Эктопические ритмы также нередко развиваются на фоне брадикардии.
Мерцательная аритмия, представляющая собой мерцание и трепетание предсердий возникает на фоне хаотичного сокращения отдельных групп сердечных волокон предсердий. Предсердия не сокращаются, а желудочки сокращаются аритмично с частотой 100150 раз в минуту.
Трепетание предсердий – это регулярное сокращение предсердий или части их миокарда с частотой 250-300 раз в минуту. В результате отсутствия сокращений предсердий при мерцательной аритмии в желудочки поступает на 15-20% крови меньше, чем при нормальной работе сердца.
Мерцательная аритмия бывает стойкой или пароксизмальной (приходящей). Следует отметить, что пароксизмальная аритмия в большинстве случаев переходит в стойкую. В зависимости от частоты сокращений сердца мерцательная аритмия может быть тахикардической (более 100 сокращений в минуту) и брадикардической (до 80 сокращений в минуту). Следует отметить, что мерцание предсердий встречается значительно реже, чем трепетание. У некоторых пациентов наблюдается чередование трепетания и мерцания.
Как правило, мерцательная аритмия свидетельствует о пороке сердца, который характеризуется недостаточностью кровообращения. Кроме того, мерцательная аритмия может являться симптомом атеросклеротического кардиосклероза или тиреотоксикоза.
При этом течение основного заболевания существенно осложняется, что приводит к быстрому развитию и усугублению сердечной недостаточности. Преходящая мерцательная аритмия часто наблюдается при инфаркте миокарда, а также при интоксикациях сердечными гликозидами и алкоголем. У людей, не страдающих сердечными заболеваниями мерцательная аритмия может возникать лишь в исключительных случаях.
Трепетание и мерцание желудочков по своему механизму аналогичны трепетанию предсердий. Данный вид аритмии характеризуется резким снижением или полным прекращением выброса крови из сердца, что приводит к остановке кровообращения, а затем и к смерти больного.
Довольно часто аритмия развивается как следствие врожденных индивидуальных патологий проводящей системы и выявляются сразу после рождения или под воздействием каких-либо факторов. В том случае, если аритмия протекает на фоне какого-либо другого заболевания сердца, выраженность аритмических симптомов обычно соответствует тяжести основного заболевания.
Аритмия может возникать и у физически здоровых, выносливых людей, например у спортсменов после снижения интенсивности физических нагрузок. В таких случаях наиболее часто наблюдается синусовая брадикардия.
Аритмия диагностируется с помощью ЭКГ, однако в большинстве случаев ее можно диагностировать по выраженным клиническим признакам.
Синусовая (дыхательная аритмия) представляет собой нарушение частоты сердечных сокращений, связанное с актом дыхания. Симптомы данного заболевания легко определить при медленном глубоком дыхании. В случае его наличия на вдохе происходит ускорение сердечного ритма, а на выдохе – замедление (определяется по пульсу). Значительное учащение синусового ритма отмечается при физических нагрузках, эмоциональном напряжении.
При синусовой брадикардии частота сердечного ритма составляет менее 60 ударов в минуту. Нередко у больных наблюдается замедление ритма до 40 ударов в минуту. Отмечаются редкий пульс и боли в области сердца.
Обследование выявляет признаки нарушения кровообращения: холодные конечности, обмороки, стенокардию.
Больные также жалуются на быструю утомляемость и непереносимость физических нагрузок. Синусовая брадикардия часто сопровождается дыхательной аритмией, вследствие чего после больших пауз происходят замещающие сокращения предсердий.
Электрокардиограмма показывает увеличение интервала R-R, редкий сердечный ритм с нормальной последовательностью распространения возбуждения. В том случае, если синусовая брадикардия сопровождается дыхательной аритмией, на электрокардиограмме просматривается преобладание замещающих комплексов с различной формой зубца Р.
Наиболее характерным признаком минусовой тахикардии является увеличение частоты синусового ритма до 90 ударов в минуту и более. В тяжелых случаях синусовый ритм может увеличиваться до 160 ударов в минуту.
Проявление признаков тахикардии связано с повышением активности синусового узла. Пациент жалуется на учащение пульса и заметное сердцебиение.
Если учащение сердечного ритма связано с физической или психоэмоциональной нагрузкой, даже при условии выраженной склонности к синусовой тахикардии, признаки заболевания заметно уменьшаются при длительной задержке дыхания.
При стойкой синусовой тахикардии постепенно происходит истощение миокарда, а также нарушение кровообращения. Электрокардиограмма показывает частый ритм с нормальной последовательностью распространения возбуждения.
Синусовая тахикардия характеризуется спонтанным или вызванным задержкой дыхания изменением частоты ритма в течение нескольких секунд.
Эктопические ритмы (сокращения сердца, связанные с повышением автоматизма других отделов проводящей системы или миокарда) могут быть стойкими (постоянными) или временными. Следует отметить, что частота эктопических ритмов значительно меньше, чем частота синусовых.
Заболевание и его варианты диагностируются с помощью электрокардиограммы. Предсердный ритм характеризуется деформацией зубца Р, иногда – укороченным интервалом Р-Q. В отдельных случаях Форма зубца и длительность интервала могут изменяться между циклами в результате перемещения водителя ритма по предсердиям.
Для атриовентрикулярного ритма характерны значительные изменения зубца Р, который может находиться рядом с желудочковым комплексом, а иногда даже сливаться с ним. Характерный признак замещающего предсердно-желудочкового или атриовентрикулярного ритма является частота сокращений 40-50 в минуту, а ускоренного – 60-100.
В том случае, если эктопический (замещающий) центр является более активным, чем синусовый узел, отмечается чередование синусовых ритмов с эктопическими предсердно-желудочковыми. Последние характеризуются редким ритмом предсердий.
Желудочковый ритм сопровождается деформацией желудочковых комплексов и отсутствием зубца Р. Частота желудочковых сокращений при этом снижается до 20-30 в минуту, что является признаком существенного изменения миокарда. В результате низкой частоты желудочковых сокращений уменьшается минутный объем кровообращения, что часто приводит к ишемии таких органов, как сердце, почки и головной мозг.
Экстрасистолия характеризуется преждевременным сокращением сердца в результате внеочередного импульса, который исходит из предсердий, желудочков или предсердно-желудочкового узла. В соответствии с этим экстрасистолы разделяют на предсердные, предсердно-желудочковые и желудочковые.
Экстрасистолы возникают с выраженной последовательностью: через 1-3 нормальных сокращения. Предшествующая экстрасистоле пауза короче нормальной, а следующая за ней – длиннее.
Если экстрасистолы появляются только через определенное количество нормальных сокращений, у больного аллоритмия. Одни больные не ощущают экстрасистол, другие описывают их как кратковременную остановку сердца. Как правило, в результате экстрасистол снижается работоспособность и ухудшается общее самочувствие пациента.
Наиболее опасны политопные экстрасистолы, которые возникают из различных участков сердца, а также групповые желудочковые экстрасистолы, следующие одна за другой. Последнее способствует развитию мерцания желудочков.
Частые экстрасистолы снижают минутный объем кровообращения, поэтому у больного бывают частые обмороки и развивается стенокардия. При аускультации прослушиваются преждевременные тоны. При этом первый тон усилен, а последний ослаблен. Диагноз заболевания ставится с помощью электрокардиограммы.
Предсердная экстрасистола характеризуется незначительной деформацией зубца Р и нормальным желудочковым комплексом. Предсердно-желудочковая экстрасистола сопровождается незначительной деформацией зубца Р и укороченным интервалом P-Q. В результате перечисленных изменений может нарушиться внутрижелудочковая проводимость. При желудочковых экстрасистолах происходит деформация комплекса QRST и увеличивается пост-экстрасистолическая пауза.
Характерными проявлениями пароксизмальной тахикардии являются приступы эктопической тахикардии с нормальным ритмом и частотой 100-220 сокращений в минуту. Такие приступы могут быть различной продолжительности, они внезапно начинаются и так же внезапно заканчиваются.
Даже несколько последовательных экстрасистол представляют собой короткий пароксизм тахикардии. В результате этого заболевания нарушается кровообращение. В зависимости от места локализации патологического очага импульсов пароксизмальная тахикардия может быть предсердной, предсердно-желудочковой и желудочковой.
Для выбора правильной терапии необходимо провести электрокардиограмму непосредственно во время приступа, что позволит определить вид тахикардии. Частота сокращений при предсердной тахикардии составляет 160-220 ударов в минуту. Данная форма тахикардии сопровождается нарушениями предсердно-желудочковой и внутрижелудочковой проводимости. Перечисленные нарушения могут проявляться в разной степени.
При предсердно-желудочковой тахикардии зубец Р деформирован и располагается перед комплексом QRST или наслаивается на него. В случае если ЭКГ не определяет типа тахикардии, используется общее название – «наджелудочковая тахикардия». Все три формы тахикардии имеют один общий признак – временную или окончательную нормализацию ритма после проведения массажа области каротидного синуса.
На основании того что отдельные экстрасистолы имеют тот же источник, что и возникающие во время приступа пароксизмы, можно уточнить диагноз заболевания. Отличие желудочковой тахикардии от других двух видов состоит в том, что ее возникновение приводит к значительной деформации комплекса QRST. Помимо этого, желудочковая тахикардия характеризуется внезапными появлениями приступов сердцебиения, которые начинаются и заканчиваются ощущением толчка.
Продолжительность приступа пароксизмальной тахикардии может варьироваться от нескольких секунд до нескольких дней. Приступы могут быть различной периодичности: от нескольких раз в течение суток до 1-2 раз в 6-12 месяцев.
Во время приступа отмечается бледность кожных покровов больного, а также ритмичность и учащение пульса. При наличии желудочковой тахикардии могут наблюдаться такие вегетативные расстройства, как обильное потоотделение, частое мочеиспускание, активизация перистальтики кишечника, незначительное повышение температуры тела, снижение артериального давления.
Долгие по продолжительности приступы сопровождаются слабостью, болезненными ощущениями в области сердца, обмороками, стенокардией, различными проявлениями сердечной недостаточности. В тяжелых случаях у больного развивается инфаркт миокарда.
Наиболее опасна пароксизмальная тахикардия для пациентов с заболеваниями сердечно-сосудистой системы. У них, как правило, развивается желудочковая тахикардия. В том случае, если при этой форме частота сокращений превышает 180 ударов в минуту, это признак мерцания желудочков.
Что касается мерцательной аритмии, больной может не замечать ее проявлений. При обследовании сердца выявляется аритмичность пульса, изменение звучности сердечных тонов и наполнения пульса.
При мерцательной аритмии не происходит сокращения предсердий, поэтому на электрокардиограмме отсутствуют зубцы Р, а количество предсердных волн колеблется от 400 до 600 в минуту. Сокращение желудочков происходит лишь потому, что определенная часть импульсов все-таки достигает предсердно-желудочкового узла. Возбуждение желудочков происходит настолько часто, что к моменту сокращения они не всегда успевают наполниться кровью.
В этом случае пульсовая волна отсутствует. В результате возникает разница между частотой пульса и частотой сердечных сокращений, называемая дефицитом пульса. Частота возбуждений предсердий при их трепетании составляет 200-400 в минуту. При этом предсердные возбуждения передаются через предсердно-желудочковый узел регулярно, без пауз, поэтому электрокардиограмма показывает одинаковые интервалы.
Клинические проявления пароксизмальной аритмии и трепетания предсердий аналогичны пароксизмальной тахикардии. Единственное отличие состоит в аритмичности пульса при первых.
В результате стойкой и пароксизмальной формы мерцательной аритмии возникают тромбоэмболические осложнения. При мерцании желудочков внезапно прекращается кровообращение и наступает клиническая смерть, характерными признаками которой являются отсутствие пульса и сердечных тонов, потеря сознания, хриплое дыхание, расширение зрачков.
Нередко у больных начинаются судороги. Следует иметь в виду, что трепетанию желудочков, как правило, предшествуют ранние политопные желудочковые экстрасистолы или желудочковая тахикардия. При трепетании желудочков результаты ЭКГ аналогичны обследованию при желудочковой тахикардии с той лишь разницей, что частота ритма выше, а диастола полностью отсутствует. Последнее приводит к тяжелым последствиям.
При мерцании желудочков электрокардиограмма показывает различные по величине и форме волны. При крупноволновом мерцании можно предотвратить летальный исход посредством своевременного и правильного лечения. Мелковолновое мерцание является признаком глубокой гипоксии. Фибрилляция обычно заканчивается остановкой сердца.
Лечение аритмии зависит от ее вида и причин возникновения и подбирается в индивидуальном порядке. В случае тяжелого приступа аритмии, возникающего впервые, необходимо вызвать скорую помощь. В этом случае для постановки точного диагноза больной должен быть госпитализирован. Необходимо учитывать, что некоторые виды аритмии не только провоцируют развитие серьезных сердечных заболеваний, но и могут привести к летальному исходу.
При синусовой аритмии лечение можно не проводить, поскольку данное заболевание не оказывает существенного влияния на сердечную деятельность. Однако, если ее возникновение не связано с процессом дыхания, что бывает крайне редко, это говорит о наличии у пациента какого-либо сердечно-сосудистого заболевания.
При синусовой тахикардии, синусовой брадикардии и эктопических ритмах лечение должно быть направлено прежде всего на устранение основного заболевания, явившегося причиной аритмии. Синусовая тахикардия, количество сердечных сокращений при которой составляет до 100 в минуту, не требует специального лечения. В том случае, если причиной возникновения аритмии является нервное расстройство, больному показаны седативные препараты. При сильно учащенном ритме пациенту назначают обзидан (индерал) по 0,04 г 3-4 раза в день. Продолжительность курса лечения препаратом составляет 7-10 дней.
В качестве вспомогательных средств показаны бета-адреноблокаторы, изоптин и препараты калия. Для временного устранения симптомов тахикардии применяется массаж каротидного синуса. При синусовой брадикардии с количеством сокращений менее 45 в минуту для уменьшения влияния блуждающего нерва на сердечный ритм больному вводят подкожно 0,1%-ный раствор сульфата атропина в количестве 0,5-1 мл 1-2 раза в день.
Для повышения тонуса симпатического нерва вместо уколов можно назначать препарат изадрин (в таблетках) по 0,05 г 2-3 раза в день под язык. В тяжелых случаях используется метод временной или постоянной электрокардиостимуляции (искусственный водитель ритма).
Предсердно-желудочковый ритм при эктопических ритмах устраняют с помощью атропина. В случае если желудочковый ритм становится крайне редким, следует использовать искусственный водитель ритма.
В терапии экстрасистолии прежде всего необходимо учитывать характер основного заболевания, которое явилось причиной ее возникновения. При ишемической болезни сердца необходимо применять сосудорасширяющие средства (нитроглицерин, обзидан или сустак), при ревмокардите – кортикостероиды и салициллаты, при гипертонии – препараты, способствующие снижению артериального давления.
В случае сочетания экстрасистол с лабильной гипертонией пациенту показан пропранолон в количестве 20-40 мг 3 раза в день. При сочетании экстрасистол с нарушениями предсердно-желудочковой проводимости используется препарат дифенин в количестве 0,1 г 3 раза в день. Помимо этого, используются аминохинолиновые препараты – делагил или плаквенил, благодаря которым можно добиться положительного эффекта при наличии у пациента миокардита.
В том случае, если причиной возникновения экстрасистол является передозировка сердечных гликозидов и мочегонных средств, используют препараты калия, в частности панангин по 1-2 таблетке 3 раза в день. С целью подавления экстрасистол назначают также 10%-ный раствор хлорида калия по 20-30 мл 3-4 раза в день после еды.
Если применение указанных средств не дает положительного результата, больному назначают новокаинамид по 0,25-0,5 г через каждые 4 часа или хинидин по 0,2 г 3-6 раз в сутки. В случае обнаружения у пациента ранних политопных желудочковых экстрасистол ему внутривенно вводят лидокаин, панангин, новокаинамид или пропранол.
Что касается редких экстрасистол, они в большинстве случаев не требуют специального лечения. Однако, если появление экстрасистол обусловлено какими-либо вегетативными нарушениями, больному назначают большие дозы седативных препаратов (элениум, триоксазин). Лечение седативными препаратами противопоказано при наличии групповых политопных экстрасистол, поскольку данные средства только ухудшат состояние больного.
Экстрасистолы, возникающие при редком ритме, иногда удается устранить с помощью атропина, беллоида, белладонны. Необходимо учитывать, что наибольший эффект в лечении пароксизмальной тахикардии достигается в начале приступа. Важное значение также имеет обеспечение больному полного покоя, применение успокаивающих лекарственных средств и устранение физических нагрузок.
При пароксизме наджелудочковой тахикардии необходимо произвести стимуляцию блуждающего нерва посредством массажа области каротидного синуса. Таким образом приступ можно прекратить. Помимо этого, помогают задержка дыхания, определенный поворот головы и другие приемы. Нередко приступ прекращается довольно быстро после приема 40 мг пропранолола и 6-9 г хлорида калия, разведенного в воде.
Если указанные способы не дают положительного результата, больному назначают медикаментозное лечение. Внутримышечно вводят по 5 мл 0,1%-ного раствора пропранолола, 2-4 мл 0,25%-ного раствора изотопина или 5-10 мл 10%-ного раствора новокаинамида.
В случае сильного снижения давления необходимо подкожно или внутримышечно ввести мезотон. При наличии сердечно-сосудистых заболеваний положительный эффект дает внутривенное введение 0,5 г строфантина, разведенного в 20 мл 40%-ного раствора глюкозы. Однако необходимо учитывать, что прием данного лекарственного препарата строго противопоказан, если приступ был вызван передозировкой сердечных гликозидов. Нередко также применяют хинидин.
Лечение желудочковой пароксизмальной тахикардии следует проводить в условиях стационара. В том случае, если она возникла в результате интоксикации гликозидами, в зависимости от показаний больному вводят внутривенно 10-80 мл панангина, 5 мл 0,1%-ного раствора пропранолола, назначают дифенин.
В других случаях внутривенно вводят 50-100 мг лидокаина, 5-10 мл 10%-ного раствора новокаинамида. Некоторым больным назначают также по 0,2 г хинидина через каждые 2,5 часа (при этом суточная доза препарата не должна превышать 1,4 г). Если состояние больного не нормализуется с помощью медикаментов, проводят электроимпульсное лечение.
В промежутках между приступами рекомендуется проводить профилактическое лечение, при котором пациенту назначают внутрь пропранолол по 20-60 мг в день, новокаинамид по 0, 25 г 1-3 раза в день, а также препараты калия. При мерцательной аритмии, если она связана с невылеченным сердечным заболеванием, цель лечения заключается не столько в восстановлении правильного ритма, сколько в его урежении.
Необходимо учитывать, что электроимпульсное лечение нельзя применять в случае передозировки сердечных гликозидов, а также при тахикардии, обусловленной дисфункцией синусового узла.
С этой целью применяют дигоксин внутрь или в виде внутривенных инъекций. К названному препарату при необходимости добавляют пропранолол и препараты калия. Нередко синусовый ритм восстанавливается самопроизвольно в результате эффективного лечения основного заболевания, а также отказа от алкогольных напитков
У некоторых больных синусовая аритмия устраняется с помощью лекарственного или электроимпульсного лечения, а также при проведении внутрипредсердной или черезпищеводной стимуляции предсердий. Однако поддержать синусовый ритм в нормальном состоянии в течение длительного времени крайне сложно. Поэтому после установления ритма необходимо провести длительную поддерживающую противоаритмическую терапию, поскольку в противном случае мерцательная аритмия даст рецидив.
При лечении пароксизмальной формы мерцательной аритмии применяются те же средства, что и при пароксизмальной тахикардии. В случае фибрилляции желудочков больному необходима срочная дефибрилляция сердца, которая производится в специально оборудованной машине скорой помощи или в стационарных условиях. Сразу после возникновения аритмии делается непрямой массаж сердца и искусственное дыхание. Больного укладывают на спину на ровной, жесткой поверхности, голову максимально запрокидывают назад, нижнюю челюсть выдвигают вперед и вверх, захватив ее двумя руками у основания.
При этом зубы нижней челюсти должны быть впереди зубов верхней челюсти. Для искусственной вентиляции легких используют метод искусственного дыхания, при котором ноздри больного зажимаются пальцами.
Правильность проведения вдоха можно проверить по расширению грудной клетки. Интервалы между отдельными дыхательными циклами не должны превышать 5 секунд, таким образом, интенсивность искусственного дыхания в среднем составляет 12 циклов в минуту.
Перед тем как проводить непрямой массаж сердца, проводящий реанимацию должен нанести по грудине больного сильный удар кулаком. Затем реанимирующий располагает свои руки строго на средней линии нижний трети грудины, положив одну ладонь на другую.
При проведении искусственного дыхания давление на грудину производится только запястьями. Руки при этом не сгибаются в локтевых суставах. Оптимальный темп массажа составляет 60 массажных движений в минуту.
В том случае, если реанимацию проводит один человек, искусственная вентиляция и массаж сердца должны выполняться в соотношении 2: 12, если реанимирующих двое – 1:5. Иными словами, на одно вдувание приходится 5 сдавливаний грудной клетки.
Кроме того, для лечения фибрилляции желудочков используется введение внутрь сердца хлорида калия, новокаинамида, пропранолола. Однако данный метод является менее эффективным, чем предыдущий. Для предотвращения возникновения ацидоза необходимо внутривенно ввести 150-200 мл 5%-ного раствора бикарбоната натрия.
Для профилактики рецидивов мерцательной аритмии больному внутривенно вводят 50-100 мл лидокаина и хлорид калия.
Атеросклероз
Атеросклероз – это заболевание, сопровождающееся разрастанием в стенке крупных и средних артерий соединительной ткани, в результате чего происходит утолщение их стенок.
Данное заболевание поражает аорту, сосуды головного мозга, почечные, мезентеральные артерии и артерии нижних конечностей. В результате нарушения кровотока в активно работающий орган, его возможности значительно снижаются. Наиболее опасным является атеросклеротическое поражение коронарных артерий сердца (ишемическая болезнь).
Атеросклероз развивается под воздействием следующих факторов:
– гиперлипидемия (нарушение липидного и углеводного обмена, сопровождающееся повышенным содержанием холестерина и эритроцитов в крови);
– нарушение свойств клеток крови (в первую очередь увеличение количества тромбоцитов, обусловленное повышением свертываемости крови);
– изменение свойств стенок артерий, способствующее накоплению в них липидных веществ;
– артериальная гипертония;
– ожирение в сочетании с другими факторами;
– наследственность;
– курение;
– малоподвижный образ жизни;
– нервное перенапряжение, стресс.
Следует отметить, что некоторые факторы тесно связаны, поэтому их разделение условно. Особенно опасно воздействие нескольких факторов. Необходимо учитывать, что клинические проявления атеросклероза не всегда соответствуют выраженности патологических изменений.
Значительным фактором риска является гиперлипидемия, которая диагностируется на основании исследования анализа крови (натощак). Однако не любая гиперлипидемия приводит к развитию атеросклероза.
Холестерин и триглицериды циркулируют в соединении с белками, иными совами, образуют липопротеиновые комплексы. Если триглицериды входят в состав таких частиц, как хиломикроны, они не могут проникать в стенки сосудов и, соответственно, не вызывают патологических изменений. Таким образом, для постановки точного диагноза необходимо изучение липопротеиновых фракций сыворотки методом электрофореза.
Гиперлипидемия бывает первичной и вторичной. Первичная развивается в результате нарушения обмена наследственного характера, вторичная – на фоне сахарного диабета, заболеваний печени, хронической почечной недостаточности, приема контрацептивов, подагры, алкоголизма, длительного голодания и др.
Выраженность вторичной гиперлипидемии зависит от течения и тяжести основного заболевания. Фактором риска считается только первичная липидемия, однако возможность развития атеросклероза на фоне длительной вторичной липидемии тоже не исключена.
При атеросклерозе на внутренней поверхности артерий образуются бляшки, выступающие в просвет сосудов. В результате происходит уплотнение стенок сосудов, которые постепенно становятся ломкими. Просвет сужается неравномерно, а затем закрывается, что приводит к образованию тромбов.
В зависимости от места расположения пораженных артерий нарушается кровоснабжение того или иного органа. В тяжелых случаях развивается некроз (инфаркт миокарда, гангрена конечности). В случае медленного развития заболевания образуется дополнительная сеть кровеносных сосудов, которые в течение определенного времени компенсируют кровоснабжение органа.
Диагноз «атеросклероз» ставится при осмотре больного. Для уточнения диагноза проводятся исследования: ультразвуковое, доплеровское и рентгенологическое. Снимок часто показывает отложение солей кальция в стенке аорты и других артерий.
Развитие атеросклероза можно распознать по наличию симптомов: сухости кожи, выпадению волос, уплотнению периферических артерий. Тяжесть заболевания определяется последствиями недостаточности кровоснабжения органа или ткани, которые развиваются постепенно или остро.
Иногда острая ишемия развивается внезапно, на фоне нормального состояния больного. Клинические проявления заболевания зависят от месторасположения и степени распространенности очага поражения.
При атеросклерозе аорты пациента беспокоят сильные загрудинные боли, точное место которых он определить не может. Боли могут возникать при физических нагрузках или в состоянии покоя. Помимо этого, для заболевания характерно повышение артериального давления, систолический шум, выслушиваемый над брюшным и восходящим отделами аорты.
Рентгенологическое исследование показывает удлинение, уплотнение и расширение тени дуги аорты. Атеросклероз аорты дает такое осложнение, как аневризма аорты. В случае очень тяжелого состояния больного возможен летальный исход.
Если атеросклероз локализуется в ветвях дуги аорты, отмечаются признаки недостаточности кровоснабжения головного мозга (обморок, головокружение, сильная слабость, инсульт) и верхних конечностей. Атеросклероз особенно опасен тем, что на фоне развития данного заболевания может развиться ишемия (местное обескровливание мозга), что сопровождается серьезным нарушением его функций.
При постепенном развитии заболевания первыми симптомами являются эмоциональная неустойчивость, ухудшение памяти, снижение интеллекта. В отдельных случаях происходят более серьезные психические нарушения. Нередко пациенты жалуются на шум и ощущение пульсации в голове. В случае острых местных нарушений клинические проявления зависят от характера и локализации очага поражения. Больные атеросклерозом должны находиться под наблюдением терапевта и невропатолога.
При атеросклерозе почечных артерий происходит нарушение кровоснабжения почек, на фоне чего развивается стойкая артериальная гипертония, плохо поддающаяся лечению. Нередко в области пупка выслушивается частый шум, являющийся признаком местного сужения просвета артерии.
Анализ мочи показывает незначительные изменения осадка, однако почки продолжают работать удовлетворительно. В результате перечисленных процессов часто возникают нефросклероз и почечная недостаточность.
Если больному назначают оперативное лечение, ему необходимо предварительно сделать аортографию для определения масштаба и локализации патологических изменений, а также сдать анализ крови. Анализ крови лучше брать из соответствующей почечной вены, потому что подтверждением диагноза «ишемия почки» является повышенная активность реннина в крови.
Признаком атеросклероза мезентериальных артерий являются коликоподобные боли, появляющиеся в верхней части живота через некоторое время после приема пищи и сопровождающиеся болями и вздутием кишечника. Такие боли напоминают приступ стенокардии и проходят после приема нитроглицерина.
Нередко атеросклероз осложняется некрозом кишки или инвагинацией, при которых необходимо срочное хирургическое вмешательство. Симптомом атеросклероза артерий нижних конечностей является хромота: в результате поражения при ходьбе у пациента появляются сильные боли в икроножных мышцах. В состоянии покоя боли, как правило, прекращаются.
По мере развития заболевания в результате сужения просвета артерий ослабляется или прекращается их пульсация на тыльной стороне стопы. Помимо этого, возможно похолодание и зябкость конечностей, сухость кожи и ломкость ногтей.
Наиболее распространенными осложнениями заболевания являются трофические язвы на стопе или голени, а также гангрена конечностей.
Терапия всех форм атеросклероза должна быть направлена в первую очередь на факторы, вызвавшие основное заболевание, а также на нормализацию местного кровообращения. В случае если пациент болеет атеросклерозом на фоне ожирения, ему показана низкокалорийная диета и дальнейшая разработка режима рационального питания.
Антиатерогенная (снижающая уровень холестерина в крови) диета также используется для лечения и профилактики атеросклероза. Основными ее принципами являются:
– низкая калорийность пищи, ограничение потребления сахара и легкоусвояемых углеводов;
– преобладание жиров растительного происхождения;
– употребление в пищу морской и океанической рыбы, содержащей вещества, способствующие снижению уровня холестерина в крови;
– употребление в пищу продуктов, содержащих клетчатку и снижающих всасывание холестерина в кишечнике (овощи, фрукты, некоторые крупы).
Как правило, значительному снижению уровня холестерина способствуют диета, лечебная физкультура, отказ от курения и употребления спиртных напитков.
При лечении гиперлипидемии наиболее важным является соблюдение специальной диеты. В том случае, если диета не дает положительного результата, больному назначают медикаментозное лечение. Из лекарственных препаратов показаны мисклерон в количестве 0,5-0,756 г 3 раза в сутки и никотиновая кислота по 3-5 г в сутки. Помимо этого, больному необходимы препараты насыщенных жирных кислот, йода и аскорбиновая кислота.
При атеросклерозе сосудов мозга для улучшения местного кровообращения назначают папаверин, эуфиллин, гаммалон, стугерон. При лечении реноваскулярной гипертонии показаны гипотензивные препараты и катапресан, поскольку данные лекарственные средства способствуют снижению активности ренина. В отдельных случаях назначают комплексное лечение препаратами с разным механизмом действия.
Пациенту необходимо избегать резких перепадов артериального давления. При тяжелой форме гипертонии, не поддающейся медикаментозному лечению, назначают операционное вмешательство.
При периферическом атеросклерозе назначают сустак, продектин, папаверин, ношпу, платифиллин, падутин. В случае развития стеноза магистральных артерий показано хирургическое вмешательство с целью удаления внутренней оболочки артерий или наложения обходных путей кровоснабжения (шунты, искусственные протезы сосудов).
Варикозное расширение вен
Варикозное расширение вен – это заболевание, сопровождающееся увеличением вен и изменением их формы. Различают первичное и вторичное расширение вен. Вторичное расширение вен развивается в результате перенесенного тромбофлебита глубоких вен и их врожденной патологии (аплазия, гипоплазия).
Существует три основные формы варикозного расширения вен:
– цилиндрическое, при котором вена прямолинейная и имеет утолщенную плотно-эластичную стенку;
– змеевидное, при котором вена извилистая и расширенная, а ее стенка истончена пропорционально увеличению просвета;
– мешковидное узловое расширение, для которого характерно наличие одиночных или множественных округлых узлов различных размеров.
Причины возникновения первичного варикозного расширения вен до сих пор не выяснены. Вторичное расширение вен развивается в результате недостаточности венозных клапанов поверхностных вен бедра и голени, слабости венозной стенки, при возникновении препятствий оттоку венозной крови. Что касается недостаточности венозных клапанов, она, как правило, является врожденной.
Слабость венозной стенки развивается на фоне слабого развития мышечных и эластических волокон или патологических процессов, сопровождающихся дегенеративными и воспалительными изменениями.
Нарушения венозного оттока возникают вследствие сдавливания вен опухолью, закупорки вен, рубцовых сращений и артериовенозной аневризмы. Помимо этого, варикозное расширение вен может быть спровоцировано эндокринным фактором, профессиональной вредностью, избыточной массой тела, беременностью. Следует отметить, что у 50% пациентов варикозное расширение вен охватывает обе ноги. При одностороннем процессе варикозное расширение вен возникает на левой ноге.
На начальной стадии заболевание может не беспокоить больного. Локализация, протяженность и форма варикозного расширения вен определяются при осмотре и пальпации поверхностных вен. Уплотнение и расширение вен обычно обнаруживается за пределами видимого расширения.
Для того чтобы выявить наличие недостаточности клапанного аппарата, проводится проба Троянова – Тренделенбурга. При этом пациент принимает положение лежа на спине и в течение определенного времени держит больную ногу в вертикальном положении.
После полного спадения подкожных вен, прижимают пальцами место впадения вены в глубокую бедренную или накладывают на этом уровне жгут. Затем пациента просят встать и, не ослабляя давления на вену, резко убирают пальцы или жгут.
Если расширенная вена быстро наполняется кровью и снова становится заметной, это указывает на недостаточность венозных клапанов большой подкожной вены. В результате данной патологии в дистальных отделах конечности развиваются трофические изменения (пигментация, сухость кожи, дерматит, атрофия, экзема, варикозные язвы).
Характерным признаком варикозного расширения вен являются отеки голеней в конце дня. Помимо этого, больные жалуются на боли в ногах после длительной ходьбы, судороги в икроножных мышцах, сильную утомляемость при длительном стоянии на ногах.
Больным с варикозным расширением вен показано ношение специальных эластичных чулок или бинтование ног от пальцев до коленного сустава. При этом бинт должен накладываться равномерно и не перетягивать ногу.
Прежде чем производить бинтование, больной должен некоторое время подержать ногу в вертикальном положении, лежа на спине. В домашних условиях бинтование рекомендуется проводить утром.
При тяжелых формах варикозного расширения вен необходимо хирургическое вмешательство с целью удаления пораженной вены с перевязкой перфорантных вен. После проведения операции пациент может вставать и ходить через 48 часов, предварительно забинтовав ногу эластичным бинтом. Помимо этого, рекомендуется лечебная гимнастика, которая проводится в положении лежа. Эластичный бинт следует носить постоянно в течение 3-4 месяцев.
На начальной стадии заболевания проводят склеротерапию варикоцидом. Данная операция проводится в амбуласклеротерапии пациенту проводят маршевую пробу, которая позволяет определить степень проходимости глубоких вен.
Гипертоническая болезнь
Гипертоническая болезнь – это заболевание, характеризующееся повышением артериального давления в результате нарушения регуляции нормального кровяного кровообращения.
Классификацию гипертонической болезни разработал Г. Ф. Ланг, выделив 3 стадии заболевания. Чуть позже его ученик А. Л. Мясников классифицировал гипертоническую болезнь в зависимости от величины артериального давления, выраженности атеросклероза и наличия органических изменений внутренних органов. Таким образом было выделено 3 стадии гипертонической болезни, а в них по две фазы – А и В.
1. Гипертония без признаков органических изменений сердечно-сосудистой системы:
А – предгипертоническая;
В – транзиторная.
2. Гипертония с гипертрофией сердца, но без других изменений:
А – неустойчивая; В – устойчивая.
3. Гипертония со вторичным повреждением органов:
А – компенсированная без существенных нарушений функций органов;
Б – декомпенсированная.
В зависимости от характера течения выделяют 2 формы гипертонической болезни:
– медленно прогрессирующую;
– быстро прогрессирующую (злокачественную).
Гипертоническая болезнь развивается у людей в возрасте 30-60 лет и протекает с периодами обострения и ремиссии. Данное заболевание характеризуется хроническим течением. Повышение артериального давления обусловлено воздействием определенных факторов, ведущими среди которых являются нервный, гуморальный, гемодинамический и генетический.
Как правило, гипертоническая болезнь развивается в результате длительного нервно-психического напряжения. По Г. Ф. Лангу, вследствие продолжительных эмоциональных перегрузок появляется тахикардия, способствующая повышению сердечного выброса, что, в свою очередь, приводит к увеличению систолического давления.
Кроме того, в результате исследований было доказано влияние гуморальных факторов. Например, при ишемии почек развивается гипертония. Это связано с тем, что вследствие нарушения кровообращения в почках образуется сосудосуживающее вещество – реннин.
Часто развитие гипертонии обусловлено нарушением работы желез внутренней секреции (надпочечников, гипофиза, яичников). Следует отметить, что у мужчин данное заболевание чаще всего развивается в возрасте 35-45 лет, а у женщин – в период менопаузы.
Повышение артериального давления может быть связано с чрезмерным употреблением в пищу поваренной соли, поскольку задержка натрия в организме приводит к отеку стенок сосудов и увеличению сердечного выброса.
Еще одним важным фактором в развитии гипертонической болезни является наследственная предрасположенность. Если оба родителя страдают данным заболеванием, вероятность его возникновения у ребенка достаточно велика. Это связано с однотипными процессами обмена веществ, в результате которых развиваются аналогичные нарушения в выработке веществ, участвующих в процессе регуляции артериального давления.
Гипертоническая болезнь может развиваться в злокачественной форме с самого начала, однако такое встречается крайне редко. Как правило, под влиянием какого-либо патогенетического фактора гипертония обычного течения переходит в злокачественную форму. Следует отметить, что злокачественная форма гипертонии часто является вторичной, симптоматической.
Злокачественная гипертоническая болезнь характеризуется повреждением стенок артерий, которое приводит к артериолонекрозу и атеросклерозу, которые значительно усиливают ишемию органов.
Гипертоническая болезнь развивается постепенно. Ее характерными признаками являются нарастающие симптомы атеросклероза и развитие осложнений. На начальной стадии развития заболевания отмечаются функциональные расстройства, а также периодическое и неустойчивое повышение артериального давления. Изменения в работе внутренних органов на данном этапе отсутствуют.
Состояние больного может оставаться нормальным в течение долгого времени. Однако чаще всего пациенты жалуются на частые головные боли, тяжесть в области затылка, сопровождающуюся тошнотой, головокружением и обмороками. Со стороны нервной системы наблюдаются раздражительность, быстрая утомляемость, бессонница.
Нередко у больных происходят носовые кровотечения, после которых проходит головная боль. Головные боли беспокоят пациента не только при высоком давлении, но и при частых перепадах его величин. В том случае, если гипертония присоединяется к ишемической болезни сердца, симптомы первой усиливаются.
Для постановки диагноза большое значение имеет правильная оценка артериального давления. Диагноз «гипертоническая болезнь» ставится при артериальном давлении 140/95 мм рт. ст. Артериальное давление в пределах от 130/90 до 140/95 мм рт. ст. классифицируется как переходная зона.
При измерении артериального давления пациент должен находиться в положении сидя, в состоянии покоя. Измерения необходимо проводить 3 раза подряд. Среди полученных величин давления выбираются наиболее низкие. Давление необходимо мерить на обеих руках, а в случае необходимости – на ногах.
При обследовании в поликлинике врач может поставить диагноз «гипертоническая болезнь» лишь в том случае, если повышение давления наблюдается при нескольких повторных посещениях. Чтобы получить представление о колебаниях давления, его следует измерять в горизонтальном и вертикальном положении пациента.
При оценке давления важен такой фактор, как единообразие условий и времени его измерения. На этапе обследования больному необходимо измерять давление ежедневно каждое утро, поскольку динамика давления в утренние часы имеет большое значение в определении степени тяжести заболевания и, соответственно, эффективности назначенного лечения.
На второй стадии заболевания наблюдается стойкое повышение артериального давления и проявление признаков атеросклероза венечных сосудов сердца, мозга и ног на фоне развития органических изменений в деятельности сердечно-сосудистой и нервной систем.
Пациент жалуется на постоянное головокружение и головные боли, не устраняемые после приема анальгетиков. Рентгенологическое обследование грудной клетки выявляет увеличение левого желудочка сердца. При аускультации определяется усиление второго сердечного тона над аортой и систолический шум на арте.
На электрокардиограмме проявляются изменения в левых грудных отведениях, связанных с увеличением левого желудочка и коронарной недостаточностью.
Следует отметить, что ЭКГ может быть искажена под влиянием сопутствующих заболеваний и принимать нетипичный вид.
Одним из характерных признаков наличия гипертонической болезни является изменение глазного дна: артерии сетчатки становятся узкими и извилистыми, а вены – расширенными. Данные изменения могут также свидетельствовать о развивающемся атеросклерозе.
Для исключения вторичной гипертонии, оценки течения заболевания, а также для обнаружения возможных осложнений проводят анализы крови и мочи, биохимическое исследование крови, исследование функции почек, измерение сердечного выброса, аортографию и др.
На третьей стадии заболевания наблюдается стойкое повышение давления, а также осложнения атеросклероза (сердечная недостаточность, инфаркт миокарда, ишемическая болезнь сердца, нарушение мозгового кровообращения, кровоизлияния в сетчатку глаза с последующим снижением зрения, гангрена нижних конечностей).
Как правило, осложнения развиваются постепенно. Следует отметить, что любое из осложнений может быть спровоцировано обострением гипертонической болезни. На фоне увеличения левого желудочка сердца при гипертонии происходит постепенное уменьшение его функционального резерва, в результате чего ухудшается переносимость физических нагрузок, развивается сердечная недостаточность.
У больного появляется одышка, приступы сердечной астмы, сопровождающиеся тахикардией. Рентгенологическое исследование, как правило, показывает застойные явления в легких и хрипы, выявляемые при аускультации. В тяжелых случаях развивается отек легких.
Постепенно к левожелудочковой недостаточности присоединяется право-желудочковая, дающая такие проявления, как застойные явления в печени, отек подкожной клетчатки и полостей. Нередко ослабление сердечной деятельности приводит к снижению артериального давления, в частности систолического.
Достаточно часто на фоне гипертонической болезни развивается ишемическая болезнь сердца. Увеличение массы левого желудочка в сочетании с повышенными нагрузками делает его более чувствительным к недостаточности кровоснабжения. Процесс развития сердечной недостаточности ускоряется при атеросклеротическом кардиосклерозе и инфаркте миокарда.
Одним из наиболее опасных осложнений гипертонии является энцефалопатия, признаками которой выступают усиление головных болей, нарушение зрения, тошнота, рвота, двигательные расстройства, судороги, обмороки. Следует отметить, что перечисленные расстройства являются обратимыми. Серьезную опасность представляет нарушение мозгового кровообращения, вызванное местным кровоизлиянием в мозг или образованием тромба.
Течение гипертонической болезни характеризуется периодическим возникновением гипертонических кризов, которые являются обострениями заболевания и сопровождаются повышением артериального давления.
При гипертонических кризах пациент жалуется на головную боль, шум в ушах и головокружение. Перечисленные симптомы нередко сопровождаются сильной тошнотой и рвотой. В тяжелых случаях больной теряет сознание.
Артериальное давление повышается на 60-70 мм рт. ст. по сравнению с нормальным. В тяжелых случаях наблюдаются сердечная астма, боли в области сердца, расстройства мозгового кровообращения. Злокачественная форма гипертонии отличается от обычной быстрым развитием и тяжелой симптоматикой. Продолжительность данного заболевания составляет от нескольких месяцев до 2-3 лет, в то время как доброкачественная форма может длиться десятки лет.
Во время гипертонического криза у пациента на протяжении суток наблюдаются высокое артериальное давление, ишемические повреждения жизненно важных органов, нарушение мозгового кровообращения, сердечная недостаточность.
При злокачественной гипертонии к перечисленным патологическим изменениям присоединяется почечная недостаточность. Анализ крови показывает резкое повышение СОЭ. При интенсивном лечении на ранних стадиях развития заболевания его течение можно смягчить.
Существенных различий в лечении обычной гипертонии, злокачественной и вторичной не существует. Лечение можно считать эффективным в том случае, если уровень артериального давления близок к возрастной норме, пациент хорошо себя чувствует и отсутствуют осложнения от лечения какими-либо лекарственными препаратами.
В процессе лечения больному необходимо обеспечить покой, поскольку резкие скачки артериального давления, которые могут быть при физических нагрузках, нежелательны. Следует проявлять особую осторожность в том случае, если у больного отмечаются признаки атеросклеротического поражения таких жизненно важных органов, как сердце и головной мозг. Дело в том, что в данном случае нормализация давления может привести к ухудшению состояния, поэтому лучше поддерживать немного повышенное давление. При этом предельная величина диастолического давления не должна превышать 100 мм рт. ст.
На начальном этапе лечения больному строго противопоказаны нервно-психические перегрузки, а также профессиональная деятельность с неправильным режимом дня (ночные смены, командировки). В период лечения больному следует обеспечить полноценный сон и сбалансированное питание.
В случае невроза на фоне основного заболевания пациенту показаны седативные лекарственные препараты. Рекомендуются также лечебная гимнастика, прогулки на свежем воздухе, релаксирующие процедуры. В период лечения пациенту строго противопоказаны алкогольные напитки и курение. В периоды обострения гипертонической болезни, а также при возникновении осложнений режим становится более ограниченным.
Особое значение в терапии гипертонической болезни имеет диета, исключающая продукты питания, способствующие повышению тонуса сосудов и раздражению нервной системы: крепкие чай и кофе, жареное мясо, пряные и острые блюда. Помимо этого, рекомендуется ограничение поваренной соли. В случае если больной гипертонией страдает ожирением, показана низкокалорийная диета.
Пациенты с гипертонической болезнью подлежат обязательному диспансерному наблюдению. Лечение на начальной стадии заболевания основано на приеме успокаивающих средств. Днем больной принимает микстуру Бехтерева и настой валерианы, а на ночь – элениум, седуксен, ноксирон.
В случае стойкого повышения артериального давления показаны гипотензивные препараты, лечение которыми проводится на протяжении продолжительного времени. Если применение лекарственного препарата дает положительный эффект, менять его не рекомендуется. Дозу лекарства следует подбирать таким образом, чтобы при минимальном количестве достигался положительный эффект.
Поскольку неправильное лечение может дать серьезные осложнения, при назначении того или иного препарата необходимо учитывать патофизиологические особенности гипертонической болезни в конкретном случае. В случае необходимости комплексного лечения (назначение нескольких лекарственных препаратов), препараты должны быть разнопланового действия.
Что касается назначения лекарств однонаправленного действия, оно показано лишь в том случае, если обычное лечение не дает положительного результата.
Существует четыре группы гипотензивных лекарственных средств, которые различаются механизмом действия:
– бета-адреноблокаторы;
– симпатолитические средства;
– салуретики;
– препараты прямого сосудорасширяющего действия.
Из препаратов первой группы наиболее часто применяется пропранолол, действие которого направлено на уменьшение сердечного выброса и снижение активности реннина в плазме крови. Лечение данным препаратом особенно эффективно, если больной страдает гипертонией и ишемической болезнью сердца, эктопической и тахисистолической аритмией.
Для снижения артериального давления препарат принимают внутрь. Довольно часто при лечении пропранололом происходит значительное увеличение общего периферического сопротивления, вследствие чего артериальное давление снижается недостаточно и больному назначают салуретик.
Прежде чем начинать лечение пропранолоном, необходимо проконсультироваться с врачом, поскольку данный препарат имеет множество противопоказаний, основными среди которых являются острая сердечная недостаточность, бронхоспазмолитические явления, неполная или полная поперечная блокада сердца, брадикардия, беременность.
К симпатолитическим препаратам относят резерпин, метилдопу, гуанетидин, катапресан. Перечисленные лекарственные средства назначают при гипертонии с высоким симпатическим тонусом. Следует учитывать, что в результате длительного лечения симпатолитическими препаратами происходит увеличение объема крови, поэтому их следует применять с салуретиком.
Из салуретиков наиболее часто применяются бринальдикс, гипотиазид, фуросемид, урегит (препараты приведены в порядке возрастания действия). Дозу салуретика определяют в зависимости от эффективности его использования в конкретном случае и индивидуальной переносимости препарата больным.
При лечении салуретиками показаны препараты калия или специальная калийная диета. В случае плохой переносимости салуретика, о чем свидетельствуют экстрасистолия и мышечная слабость, пациенту назначают альдактон.
Действие салуретиков заключается в уменьшении объема крови и снижении общего периферического сопротивления, поэтому препараты данной группы используются в качестве основного гипотензивного средства при гипертонической болезни, сопровождающейся увеличением объема крови и осложненной недостаточностью кровообращения и склонностью к брадикардии.
При необходимости на фоне лечения салуретиками назначают симпатолитические препараты или бета-адреноблокаторы. При тяжелых формах гипертонии показаны препараты, оказывающие прямое сосудорасширяющее действие, например апресин. Действие таких лекарственных средств направленно на снижение общего периферического сопротивления и увеличение минутного объема кровообращения, объема циркулирующей крови, симпатического тонуса и активности реннина плазмы.
Как правило, препарат апресин назначают в сочетании с салуретиком и бета-адреноблокатором или симпатолитическим средством. Лечение гипертонической болезни обычно начинают с назначения бета-адреноблокатора, особенно если у больного отмечаются признаки тахикардии, возникновение которой не связано с сердечной недостаточностью.
Если малые и средние дозы бета-адреноблокатора не дают положительного результата, смена лекарственных средств или увеличение дозы должны назначаться с учетом патофизиологических особенностей гипертонической болезни. Оптимальный вариант лечения заключается в сочетании подобранной полной дозы основного препарата и минимальной дозы вспомогательного лекарственного средства.
При злокачественной форме гипертонической болезни, помимо перечисленных препаратов, применяют индерал, обзидан или анаприлин по 40 мг 2-4 раза в сутки. Данные препараты назначают на длительный срок и, как правило, в сочетании с мочегонными средствами. Положительный эффект также достигается при использовании клофелина.
При гипертоническом кризе больному необходим физический и психический покой. Помещение, в котором находится пациент, должно быть хорошо проветрено. К ногам пациента нужно приложить грелки, а на голову – смоченное водой полотенце. Больному показано внутривенное введение 2-3 мл 1%-ного раствора дибазола, 5%-ного раствора пентамина или внутримышечное введение 10-20 мг 25%-ного раствора сульфата магния. Помимо этого, при гипертоническом кризе рекомендуется введение 2-4 мл лазикса.
При отсутствии положительного эффекта от лечения больному необходимо сделать кровопускание (300-400 мл) или поставить 5-8 пиявок на область сосцевидного отростка. Если течение основного заболевания осложняется нервными расстройствами, назначают седативные и снотворные препараты. После окончания криза проводится обычное лечение.
Следует отметить, что в случае своевременного и правильного лечения доброкачественной формы гипертонической болезни состояние больного ухудшается несущественно. Менее благоприятный прогноз при злокачественной форме заболевания, в частности, когда у пациента значительно увеличивается сердце и развивается сердечная недостаточность. Однако даже в этом случае при рациональном лечении жизнь больного может быть продлена.
Профилактика гипертонической болезни предполагает ограничение длительного воздействия неблагоприятных факторов, способствующих развитию заболевания. Необходимо также предупреждение развития заболевания и его осложнений (вторичная профилактика) при наблюдении за состоянием пациента и лечении в амбулаторных условиях.
Гипотоническая болезнь
Гипотония – это заболевание, обусловленное нарушениями функций нервной системы и нейрогормональной регуляции тонуса сосудов, сопровождающееся понижением артериального давления до 90/60-50 мм рт. ст.
Данное заболевание может развиваться у пациентов различных возрастов. Следует отметить, что артериальное давление иногда понижается и у здоровых людей в результате физического перенапряжения или нервного стресса, однако это не свидетельствует о ее хроническом характере. Гипотония также развивается при ранениях и внутренних кровотечениях. Данное заболевание может проявляться в острой и хронической формах.
Гипотоническая болезнь часто развивается как осложнение такого патологического состояния, как астенический синдром, обусловленный психотравмирующими ситуациями, нервно-психическим перенапряжением, интоксикацией организма (злоупотребление алкоголем и табаком, работа на вредном производстве и т. д.), перенесенными инфекциями, а также несбалансированным питанием.
Хроническая гипотония может проявляться как самостоятельное заболевание, которое чаще всего наблюдается у людей в возрасте 18-30 лет, или как сопутствующее другим заболеваниям.
Характерными проявлениями острой формы гипотонической болезни являются неожиданные обморочные и шоковые состояния. Хронической гипотонии свойственны такие проявления, как быстрая утомляемость, сильная слабость, головная боль, сонливость, головокружение, эмоциональная неустойчивость, повышенная чувствительность к яркому свету.
Пациенты, страдающие хронической формой гипотонии, чувствуют слабость независимо от наличия или отсутствия физической активности. В результате состояния постоянной усталости пациент становится рассеянным, у него ухудшается память и снижается работоспособность. У мужчин в большинстве случаев нарушается потенция, а у женщин – менструальный цикл.
Сильные головные боли беспокоят пациента при перепадах атмосферного давления, после обильного приема пищи или длительного пребывания на солнце. В тяжелых случаях гипотония сопровождается тошнотой и рвотой.
При диагностике гипотонической болезни следует учитывать наличие таких заболеваний, как болезнь Аддисона, болезнь Симмондса, недостаточность гипофиза, поскольку они сопровождаются вторичной артериальной гипотонией.
При лечении гипотонической болезни особое значение имеет правильный распорядок дня, соблюдение режимов физической активности и отдыха. При повышенной возбудимости больному показаны седативные препараты и транквилизаторы, адреномиметики, гормоны надпочечников, а также средства, способствующие возбуждению центральной нервной системы.
Помимо этого, для улучшения самочувствия больного показано плавание, массаж и лечебная гимнастика. Во время приступов гипотонии эффективно растирание висков уксусом, прикладывание льда или холодного полотенца к голове.
Ишемическая болезнь сердца
Ишемическая болезнь сердца представляет собой заболевание, протекающее в острой или хронической форме, обусловленное ухудшением кровоснабжения миокарда в результате атеросклероза коронарных артерий. Ишемическая болезнь также характеризуется недостаточным поступлением кислорода к сердцу.
В настоящее время ишемическая болезнь сердца является одним из самых распространенных заболеваний сердечно-сосудистой системы и проявляется в первую очередь нарушением сердечного ритма, поэтому приступы заболевания в большинстве случаев происходят в результате чрезмерной физической нагрузки.
Выделяют следующие формы ишемической болезни сердца:
– стенокардия;
– инфаркт миокарда;
– атеросклеротический кардиосклероз.
Необходимо отличать ишемическую болезнь от коронарной недостаточности, которая часто наблюдается при таких заболеваниях, как ревматизм, септический эндокардит, аортальные пороки, выраженная анемия.
Заболевание развивается под влиянием тех же факторов, что и атеросклероз. Характерным признаком ишемической болезни является стенокардия, которую иначе называют грудной жабой. Эта патология развивается вследствие недостаточного кровоснабжения миокарда, обусловленного ишемией. Помимо этого, стенокардия может быть следствием миокардита, коронарита, сифилитического аортита, аритмии и других заболеваний.
Стенокардию, связанную с ишемической болезнью, часто путают с рефлекторной стенокардией, которая обусловлена такими заболеваниями, как холецистит, язвенная болезнь желудка, диафрагмальная грыжа, рак кардиального отдела желудка.
Рефлекторная стенокардия отличается более продолжительными приступами боли, которая не проходит после приема лекарственных средств (нитроглицерин, валидол). Любая стенокардия характеризуется наличием мелких очагов кардиосклероза, однако заболевание получает развитие лишь в том случае, если патологические изменения охватывают 50% площади просвета хотя бы одного из коронарных сосудов. В случае поражения двух или трех коронарных сосудов заболевание отличается особой тяжестью.
Инфаркт миокарда сопровождается прекращением питания участка сердечной мышцы, в результате чего развиваются острая коронарная недостаточность и некроз. Причиной инфаркта, как правило, становится атеросклероз коронарных артерий с последующим их тромбозом.
В зависимости от величины некротического участка выделяют мелкоочаговый и крупноочаговый инфаркт миокарда. По месту локализации выделяют передний, задний и перегородочный инфаркты,а по частоте и времени развития – первичный, повторный и рецидивирующий.
Инфаркт классифицируется как первичный в том случае, если у больного ранее не возникало нарушений коронарного кровообращения. Если инфаркт развился на том же месте в течение двух месяцев после первичного, то это рецидивирующий инфаркт. Инфаркт, развившийся в другом месте миокарда позднее указанного срока, называется повторным.
В большинстве случаев инфаркт миокарда возникает в стенке левого желудочка, однако поражение может распространиться на правый желудочек и предсердия. В результате инфаркта у больного появляется острая сердечная недостаточность (в частности, левожелудочковая), в результате чего коронарный кровоток еще более ухудшается.
Некроз мышечных волокон при инфаркте происходит в первые 5-6 часов после первого приступа боли. Через 8-10 дней образуется большое количество новых капилляров, а на участках некроза происходит разрастание соединительной ткани.
Через 3-4 месяца зона инфаркта полностью замещается фиброзными волокнами. В результате поражения эндокарда развивается пристеночный тромбоз. Атеросклеротический кардиосклероз является клиническим синдромом, развивающимся на фоне прогрессирования ишемической болезни (независимо от инфаркта миокарда). Характерным признаком наличия данного заболевания являются тяжелые поражения сердечной мышцы.
Пациент, страдающий стенокардией, жалуется на приступы сильной боли в левой половине груди и за грудиной, иррадиирущей в левую лопатку, плечо, левую руку, шею, нижнюю челюсть, иногда в правую руку. Эти боли носят сжимающий или сдавливающий характер и возникают при физической нагрузке или эмоциональном перенапряжении. Нередко вместо боли пациент ощущает жжение или сжатие в груди.
Такие приступы возникают внезапно и могут быть спровоцированы ходьбой, приемом пищи, пребыванием в душном помещении, стрессом. В большинстве случаев после приема нитроглицерина и прекращения физической нагрузки боли проходят. Продолжительность приступа стенокардии в среднем составляет 3-5 минут.
Следует отметить, что характер болей и их локализация отличаются стабильностью. В связи с этим резкое изменение данных показателей указывает на обострение ишемической болезни. На фоне приступа у больного могут возникать приступы тревоги, учащенное сердцебиение, усиленное потоотделение, незначительное повышение артериального давления. Изменения тонов сердца при этом не отмечаются.
Электрокардиограмма, проведенная в состоянии покоя, нередко не показывает никаких патологических изменений. Если изменения все же имеют место, они обычно выражены в незначительном и непостоянном снижении отрезка ST и зубца Т. Связь перечисленных изменений с наличием стенокардии можно выявить следующим образом: они возникают во время приступов, во время или после физической нагрузки и проходят после приема нитроглицерина.
В связи с этим рекомендуется проводить сравнительный анализ результатов электрокардиограмм, снятых в разное время и в различных условиях. В случае отсутствия изменений ЭКГ в состоянии покоя проводят пробу с физической нагрузкой.
Стенокардия характеризуется постепенным развитием. На начальной стадии приступы боли незначительны и появляются при физической нагрузке или стрессе. Постепенно приступы учащаются, и их количество доходит до нескольких раз в сутки.
В клиническом течении инфаркта миокарда принято выделять 3 периода:
– болевой, продолжительность которого составляет 1-2 дня;
– лихорадочный, продолжительность которого составляет 7-15 дней;
– период рубцевания, продолжительность которого составляет 2-6 месяцев.
Как правило, инфаркту миокарда предшествует обострение ишемической болезни, проявляющееся в учащении и усилении приступов стенокардии, а также изменении характера и локализации боли. Данное состояние носит название предынфарктного.
Инфаркт миокарда может проявляться в трех формах – болевой, абдоминальной и астматической. Наиболее распространенной является болевая форма, характеризующаяся возникновением острого болевого синдрома. Локализация боли может быть такой же, как при стенокардии, однако приступ может длиться в течение нескольких часов.
При инфаркте миокарда боль не проходит после приема валидола или нитроглицерина. В отдельных случаях боль не устраняется даже после введения пациенту наркотического средства. При осмотре отмечаются глухие тоны сердца, тахикардия и учащенный пульс малого наполнения. Кроме того, во время приступа может произойти резкое и значительное повышение, а затем снижение артериального давления.
При абдоминальной форме инфаркта миокарда пациент ощущает сильные боли в эпигастральной области. Проявления приступа характерны для клинической картины острого живота. При астматической форме наблюдается нарастание признаков левожелудочковой недостаточности, аналогичных симптомам сердечной астмы.
Что касается астматической формы, она в большинстве случаев наблюдается при повторном инфаркте миокарда. Через 1-2 дня после начала заболевания начинается процесс рассасывания некроза, что сопровождается повышением температуры тела до 38° и характерными изменениями крови. В этот период боли проходят и появляются лишь при резких движениях.
Повышение температуры связано с асептическим воспалением, поэтому антибактериальное лечение не требуется. В большинстве случаев температура нормализуется в течение 4-7 дней. Через 3-4 недели больному разрешают вставать с постели и ходить. В этот период наблюдаются признаки недостаточности кровообращения: одышка, тахикардия. Кроме того, могут отмечаться признаки застойных явлений в легких и отеки нижних конечностей.
Следует отметить, что течение инфаркта миокарда зачастую сопровождается аритмией, что ухудшает состояние пациента и прогноз заболевания. Диагноз «инфаркт миокарда» ставится на основании изменений ЭКГ. Характер данных изменений может быть различным в зависимости от стадии развития заболевания.
Обследование в болевой период показывает непосредственный переход зубца R в зубец Т. Затем наблюдаются подъем и снижение отрезка ST, появление патологического зубца Q и отрицательный зубец Т. Наличие перечисленных признаков в первом и втором стандартном отведении указывает на то, что у пациента инфаркт миокарда передней стенки левого желудочка, а во втором и третьем отведении – инфаркт миокарда задней стенки левого желудочка.
При слабовыраженных клинических проявлениях, которые часто наблюдаются при мелкоочаговых и рецидивирующих инфарктах, с целью уточнения диагноза больному назначается лабораторное исследование, с помощью которого устанавливается наличие некротических очагов. Определить локализацию крайне затруднительно, а иногда и невозможно.
Анализы крови показывают увеличение количества лейкоцитов (до 15 000), эозинопению, увеличение СОЭ. В случае крупноочагового инфаркта в крови повышается уровень фибриногена. При инфаркте миокарда нередко возникают различные осложнения, наиболее частыми из которых являются нарушение сердечного ритма, экстрасистолия, пароксизмальная тахикардия, мерцательная аритмия и нарушение проводимости.
Особенно опасной формой инфаркта является крупноочаговая, которая может сопровождаться кардиогенным шоком, что может привести к летальному исходу. Примерно в 25% случаев у пациента появляются признаки сердечной недостаточности – сердечная астма и отек легких. Данное состояние можно определить по снижению артериального давления до 80/40 мм рт. ст. В тяжелых случаях давление может не определиться совсем.
При наличии сердечно-сосудистых заболеваний больные жалуются на одышку, сердцебиение, перебои в работе сердца, боли в области сердца и за грудиной, отеки, кашель, .
Одышка — частая и нередко основная жалоба больных с недостаточностью кровообращения, ее возникновения обусловлено чрезмерным накоплением в крови углекислоты и уменьшением содержания кислорода в результате застойных явлений в малом круге кровообращения.
В начальной стадии «недостаточности кровообращения больной только во время физической нагрузки. В случае прогрессирования сердечной недостаточности одышка становится постоянной и не исчезает в состоянии покоя.
От одышки , характерные для сердечной астмы, которые возникают чаще всего внезапно, в состоянии покоя или через некоторое время после физической перегрузки или эмоционального перенапряжения. Они являются признаком острой недостаточности левого желудочка сердца и наблюдаются у больных острым инфарктом миокарда, с пороками сердца и высоким артериальным давлением (АД). Во время такого приступа больные жалуются на крайнюю нехватку воздуха. Часто в них очень быстро развивается отек легких, который сопровождается сильным кашлем, появлением клокотания в груди, выделением пенистой жидкости, мокроты розового цвета.
Сердцебиение — ощущение сильных и частых, а иногда неритмичных сокращений сердца. Оно обычно возникает при частых сокращениях сердца, но может ощущаться у лиц без нарушений сердечного ритма. При наличии патологии сердца сердцебиение может быть признаком функциональной недостаточности миокарда у больных такие заболевания, как миокардит, инфаркт миокарда, пороки сердца и т.д.. Часто это неприятное ощущение возникает у больных с нарушением сердечного ритма (пароксизмальная тахикардия, экстрасистолия и т.д.). Однако нужно знать, что сердцебиение не всегда являются прямым признаком заболевания сердца. Оно может возникать и вследствие других причин, например гиперфункции щитовидной железы, анемии, лихорадки, рефлекторно вследствие патологии ЖКТ и желчных путей, после употребления некоторых лекарств (эуфиллина, атропина сульфата). Поскольку сердцебиение бывает связанным с повышенной возбудимостью нервного аппарата, который регулирует сердечную деятельность, оно может наблюдаться у здоровых людей при значительной физической нагрузки, волнения, в случае злоупотребления кофе, алкоголем, табаком. Сердцебиение бывает постоянным или возникает внезапно в виде приступов, например проксимальной тахикардии.
Часто больные жалуются на ощущение «перебоев» в сердце, которые сопровождаются ощущением замирания, остановки сердца и преимущественно связаны с такими нарушениями сердечного ритма, как экстрасистолическая аритмия синусно-артериальная блокада.
С особым вниманием нужно относиться к больным, которые жалуются на боль в области сердца и за грудиной, что наблюдается при течении различных заболеваний. Он может быть вызван нарушением коронарного кровообращения (чаще всего возникает при развитии стенокардии или инфаркта миокарда), заболеваниями перикарда, особенно острым сухим перикардитом; острым миокардитом, неврозом сердца, поражениями аорты. Однако следует знать, что нередко больные жалуются на «боль в области сердца» или «боль в сердце», когда поражаются органы и ткани, окружающие сердце, в частности ребра (ушиб, перелом, периостит, туберкулез), межреберные мышцы (миозит), межреберные нервы (невралгия, неврит), плевра (плеврит).
Болье в сердце
Течение различных заболеваний сердца характеризуется болью, имеет разный характер, поэтому при расспросе больного нужно подробно выяснить его точную локализацию, место иррадиации, причины и условия возникновения (физическое или психоэмоциональное перенапряжение, появление в покое, во время сна), характер (колючий, сжимающий, жгучий, чувство тяжести за грудиной), продолжительность, от чего он проходит (от остановки во время ходьбы, после принятия нитроглицерина т.п.). Часто наблюдают боли, обусловленные ишемией миокарда, возникающей вследствие недостаточности коронарного кровообращения. Этот болевой синдром называется стенокардией. В случае развития стенокардии боль локализуется обычно за грудиной и (или) в проекции сердца и иррадиирует под левую лопатку, шею и левую руку. Преимущественно его характер сжимающий или жгучий, его возникновение связано с физическим трудом, ходьбой, в частности с подъемом вверх, с волнением. Боль, длится 10-15 минут, прекращается или уменьшается после приема нитроглицерина .
В отличие от боли, отмечается при стенокардии, боль, возникающая при инфаркте миокарда, бывает значительно интенсивнее, длительной и не проходит после приема нитроглицерина.
У больных миокардитом боль имеет непостоянный, конечно неинтенсивный, тупой характер. Иногда он усиливается при физической нагрузке. У больных перикардитом боль локализуется посередине грудины или на всей области сердца. Она колючая или стреляющая характер, может быть длительным (несколько суток) или появляться в виде приступов. Эта боль усиливается при движении, кашле, даже нажатия стетоскопом. Боль, связанная с поражением аорты (аорталгия), обычно локализуется за грудиной, имеет постоянный характер и не отмечается иррадиацией.
Локализация боли на верхушке сердца или чаще в левой половине грудной клетки. Эта боль имеет колючий или ноющий характер, бывает длительной — может не исчезать в течение часов и дней, усиливается при волнении, но не во время физической нагрузки и сопровождается другими проявлениями общего невроза.
Больных с заболеваниями сердца может беспокоить кашель, причиной которого является застой крови в малом круге кровообращения. В этом случае обычно отмечается сухой кашель, иногда выделяется небольшое количество мокроты. Сухой, часто надрывный кашель наблюдается в случае увеличение сердца, главным образом, левого предсердия при наличии аневризмы аорты.
Сердца в большинстве случаев бывает вызванным застоем крови в малом круге кровообращения и облегченным выходом эритроцитов из растянутых кровью капилляров в просвет альвеол, а также разрывом мелких сосудов бронхов. Чаще кровохарканье наблюдают у больных стенозом левого атриовентрикулярного отверстия и тромбоэмболии легочной артерии. В случае прорыва аневризмы аорты в дыхательные пути возникает профузное кровотечение.
Как одышка, является наиболее частой жалобой больных с заболеваниями сердца в стадии декомпенсации. Они появляются как симптом венозного застоя в большом круге кровообращения и сначала определяются лишь во второй половине дня, обычно вечером, на тыльной поверхности стоп и в области лодыжек, а за ночь исчезают. В случае прогрессирования отечного синдрома и накопление жидкости в брюшной полости больные жалуются на тяжесть в животе и увеличение его размеров. Особенно часто отмечается тяжесть в области правого подреберья вследствие застоя в печени и ее увеличения. В связи с нарушением кровообращения в брюшной полости, кроме указанных признаков, у больных могут отмечаться плохой аппетит, тошнота, рвота, вздутие живота, расстройства . По этой же причине нарушается функция почек и снижается диурез.
Головная боль (цефалгия) может быть проявлением повышения артериального давления. В случае осложнения гипертонической болезни — гипертонического криза — головная боль усиливается, сопровождается головокружением, шумом в ушах, рвотой.
При наличии заболеваний сердца (эндокардит, миокардит и др.) больные жалуются на тела, чаще до субфебрильных цифр, но иногда может быть и высокая температура, которая сопровождает инфекционный эндокардит. Расспрашивая больных, необходимо уточнять, в какое время суток повышается температура тела, сопровождается ее повышение ознобом, профузным потоотделением, как долго удерживается лихорадка.
Кроме вышеупомянутых основных, наиболее важных жалоб, больные могут отмечать наличие быстрой утомляемости, общей слабости, а также снижение работоспособности, раздражительностью, нарушением сна.
Болезни сердечно сосудистой системы занимают первое место по заболеваемости и количеству летальных исходов во всем мире. Этому способствует множество причин, среди которых неправильный образ жизни, вредные привычки, плохое питание, стрессы, наследственность и многое другое. С каждым годом омолаживается возраст сердечных патологий, растет количество пациентов, получивших инвалидность после перенесенных инфарктов, инсультов и прочих осложнений. Именно поэтому врачи настоятельно рекомендуют внимательно относиться к своему организму, немедленно обращаться в больницу при появлении тревожных симптомов.
Что такое сердечно-сосудистые заболевания
Болезни сердца и сосудов – это группа патологий, затрагивающих функционирование сердечной мышцы и сосудов, включая вены и артерии. Самыми распространенными патологиями считают ишемическую болезнь сердца, заболевания сосудов головного мозга и периферических артерий, ревмокардиты, артериальную гипертензию, инсульты, инфаркты, сердечные пороки и многое другое. Пороки подразделяют на врожденные и приобретенные. Врожденные развиваются еще в утробе матери, приобретенные часто становятся следствием эмоциональных переживаний, неправильного образа жизни, различных инфекционных и токсических поражений.
Важно! Каждое заболевание требует своевременной диагностики и грамотного медицинского лечения, так как при халатном отношении возникает риск развития тяжелых осложнений и смерти больного.
В список распространенных заболеваний сердечно сосудистой системы входит ишемическая болезнь сердца. Эта патология связана с нарушением циркуляции крови в области миокарда, что ведет к его кислородному голоданию. В результате нарушается деятельность сердечной мышцы, что сопровождается характерными симптомами.
Симптомы ИБС
При заболевании у больных возникают следующие симптомы:
- болевой синдром. Боль может носить колющий, режущий, давящий характер, усиливаться при эмоциональных переживаниях и физических нагрузках. Для ИБС характерно распространение боли не только на область грудины, она может отдавать в шею, руку, лопатку;
- одышка. Нехватка воздуха появляется у пациентов сначала при интенсивных физических нагрузках, во время тяжелой работы. Позже одышка возникает все чаще, при ходьбе, во время подъема по лестнице, иногда даже в состоянии покоя;
- повышение потоотделения;
- головокружения, тошнота;
- чувство замирания сердца, нарушение ритма, реже обмороки.
Со стороны психологического состояния отмечаются раздражительность, приступы паники или страха, частые нервные срывы.
Вследствие нарушения кровообращения возникает ишемия отдельных участков сердца
Причины
К факторам, провоцирующим ИБС, относят анатомическое старение организма, гендерные особенности (мужчины болеют чаще), расовую принадлежность (патологией чаще страдают жители Европы, нежели негроидные расы). К причинам ишемической болезни относят избыточную массу тела, вредные привычки, эмоциональные перегрузки, сахарный диабет, повышенную сворачиваемость крови, гипертонию, отсутствие физических нагрузок и прочее.
Лечение
Методы лечения ИБС включают следующие направления:
- медикаментозную терапию;
- хирургическое лечение;
- устранение причин, провоцирующих патологию.
Среди медикаментов используют антиагреганты – лекарства, предотвращающие образование тромбов, статины – средства для понижения плохого холестерина в крови. Для симптоматического лечения назначают активаторы калиевых каналов, бета-адреноблокаторы, ингибиторы синусового узла и другие препараты.
Гипертоническая болезнь
Артериальная гипертония – одно из наиболее распространенных заболеваний, касающихся сердца и сосудов. Заключается патология в стойком повышении артериального давления выше допустимых норм.
Признаки гипертонии
Признаки сердечно сосудистой патологии часто скрыты, поэтому пациент может не догадываться о своем заболевании. Человек ведет обычный образ жизни, иногда его беспокоят головокружения, слабость, но большинство пациентов списывает это на обычное переутомление.
Явные признаки гипертонии развиваются при поражении органов-мишеней, могут носить такой характер:
- головные боли, мигрени;
- шум в ушах;
- мелькание мошек в глазах;
- мышечная слабость, онемение рук и ног;
- затруднение речи.
Главная опасность этого заболевания – инфаркт миокарда. Это тяжелое состояние, нередко заканчивающееся смертью, требует немедленной доставки человека в условия стационара, проведения необходимых медицинских мероприятий.
Причины
К причинам, вызывающим стойкое повышение давления, относят:
- сильные эмоциональные перегрузки;
- избыточную массу тела;
- наследственную предрасположенность;
- заболевания вирусного и бактериального происхождения;
- вредные привычки;
- чрезмерное количество соли в ежедневном рационе;
- недостаточную двигательную активность.
Нередко гипертония возникает у людей, проводящих длительное время у монитора компьютера, а также у пациентов, в крови которых часто возникают всплески адреналина.
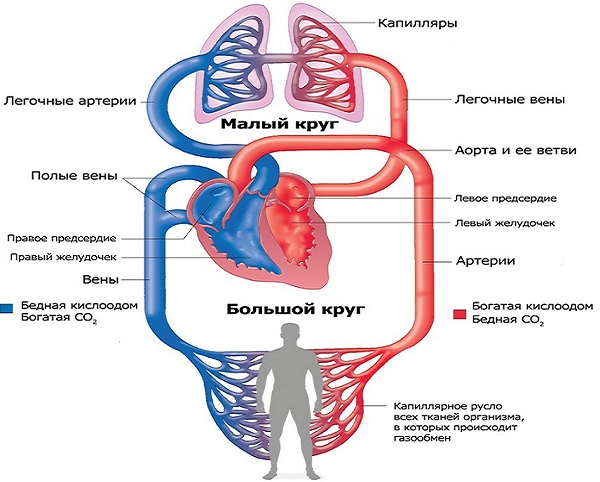
Частая причина гипертонической болезни – вредные привычки
Лечение
Лечение сердечно сосудистого заболевания, сопровождающегося повышением давления, заключается в устранении причин патологического состояния и поддержании артериального давления в пределах нормы. Для этого используют диуретики, ингибиторы, бета-адреноблокаторы, антагонист кальция и другие препараты.
Важно! Резкое повышение давления называется гипертоническим кризом. Это опасное осложнение требует срочной медицинской помощи с применением комплексной терапии.
Ревмокардит
В список сердечно-сосудистых заболеваний входит патология, сопровождающаяся нарушением функционирования сердечной мышцы и системы клапанов – ревмокардит. Заболевание развивается вследствие поражения органа стрептококками группы А.
Симптомы
Симптомы сердечно сосудистого заболевания развиваются у пациентов через 2 – 3 недели после перенесения стрептококковой инфекции. Первые признаки – это боли и отечность суставов, повышение температуры тела, тошнота, рвота. Ухудшается общее самочувствие больного, появляется слабость, подавленность.
Классифицируется патология на перикардит и эндокардит. В первом случае пациента мучают боли за грудиной, нехватка воздуха. При прослушивании сердца слышны глухие тоны. Эндокардит сопровождается учащенным сердцебиением, болевыми ощущениями, которые возникают независимо от физических нагрузок.
Причины
Как уже было сказано, провоцируют поражение сердца заболевания, возбудителями которых являются стрептококки группы А. К ним относят ангину, скарлатину, пневмонию, рожистые воспаления дермы и прочее.
Лечение
Пациенты с тяжелым течением ревмокардита проходят лечение в условиях стационара. Для них подбирается специальная диета, заключающаяся в ограничении соли, насыщении организма калием, клетчаткой, белком и витаминами.
Среди медикаментов используют нестероидные противовоспалительные препараты, глюкокортикостероиды, обезболивающие лекарства, препараты хинолинового ряда, иммунодепрессанты, сердечные гликозиды и прочее.
Кардиомиопатия
Кардиомиопатией называют нарушение функционирования сердечной мышцы невыясненной или спорной этиологии. Коварность заболевания в том, что часто оно протекает без видимых симптомов, становится причиной смерти 15% больных с данной патологией. Смертность среди пациентов с характерной для заболевания симптоматикой составляет около 50%.
Кардиомиопатия нередко является причиной внезапной смерти
Признаки
У пациентов с кардиомиопатией наблюдаются такие признаки:
- быстрая утомляемость;
- утрата трудоспособности;
- головокружения, иногда обмороки;
- бледность дермы;
- склонность к отекам;
- сухой кашель;
- одышка;
- учащение сердечного ритма.
Именно кардиомиопатия часто становится причиной внезапной смерти людей, ведущих активный образ жизни.
Причины
Причины сердечно сосудистого заболевания, такого, как кардиомиопатия, следующие:
- отравления;
- алкоголизм;
- заболевания эндокринной системы;
- артериальная гипертония;
- поражение миокарда инфекционного характера;
- нейромышечные нарушения.
Часто определить причину развития заболевания не удается.
Лечение
Лечение сердечно сосудистого заболевания требует пожизненного соблюдения профилактических мероприятий, направленных на предупреждение серьезных осложнений и смерти. Пациенту необходимо отказаться от физических нагрузок, вредных привычек, соблюдать диету и правильный образ жизни. Меню больного должно исключать острую, копченую, кислую, соленую пищу. Запрещен крепкий чай, кофе, газированные сладкие воды.
Медикаментозная терапия включает такие препараты, как β-адреноблакаторы, антикоагулянты. Тяжелое течение патологии требует хирургического вмешательства.
Важно! Отсутствие лечения кардиомиопатии ведет к развитию сердечной недостаточности, клапанной дисфункции органа, эмболиям, аритмиям, внезапной остановке сердца.
О сердечно сосудистых заболеваниях принято говорить, когда у человека отмечается любое нарушение частоты сердечных сокращений или сбой электрической проводимости сердца. Данное состояние называют аритмией. Заболевание может иметь латентное течение или проявляться в виде сердцебиения, чувства замирания сердца или отдышки.
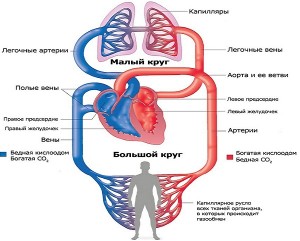
Аритмия сопровождается сбоями сердечного ритма
Симптомы
Признаки аритмии зависят от тяжести течения заболевания, носят следующий характер:
- учащенное сердцебиение сменяется замиранием сердца, и наоборот;
- головокружения;
- нехватка воздуха;
- обмороки;
- удушье;
- приступы стенокардии.
У пациентов ухудшается общее самочувствие, развивается угроза фибрилляции или трепетания желудочков, что нередко влечет за собой летальный исход.
Причины
В основе развития патологии лежат факторы, провоцирующие морфологические, ишемические, воспалительные, инфекционные и другие повреждения тканей сердечной мышцы. Вследствие этого нарушается проводимость органа, снижается кровоток, развивается сбой в работе сердца.
Лечение
Для назначения лечения пациент должен обязательно обратиться к специалисту, пройти полное обследование. Необходимо выяснить – аритмия развилась в роли самостоятельной патологии или является вторичным осложнением какого-либо недуга.
Методы лечения:
- лечебная физкультура – помогает восстановить обменные процессы, нормализовать кровоток, улучшить состояние сердечной мышцы;
- диета – необходима для насыщения организма полезными витаминами и минералами;
- медикаментозное лечение – здесь назначаются бета-блокаторы, блокаторы калиевых, кальциевых и натриевых каналов.
Люди, страдающие различными сердечными патологиями, обязаны принимать препараты для профилактики осложнений. Это витаминные комплексы и успокоительные лекарства, обеспечивающие снижение нагрузки и питание сердечной мышцы.
Атеросклерозом называют заболевание, характеризующееся накоплением холестерина в артериях. Это вызывает закупорку сосудов, нарушение кровообращения. В странах, где люди питаются пищей быстрого приготовления, эта проблема занимает одну из лидирующих позиций среди всех сердечных болезней.
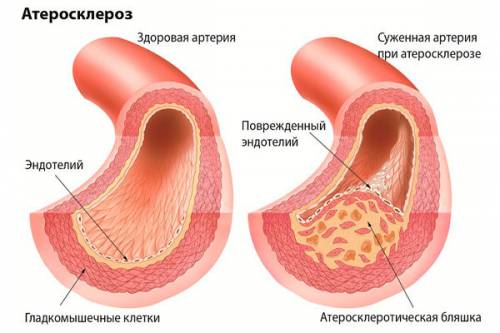
Атеросклероз вызывает закупорку сосудов
Признаки
Длительное время атеросклероз никак не проявляет себя, первые симптомы заметны при значительной деформации сосудов, вследствие выбухания вен и артерий, появления в них тромбов, трещин. Сосуды сужаются, что провоцирует нарушение кровообращения.
На фоне атеросклероза развиваются такие патологи:
- ишемический инсульт;
- атеросклероз артерий ног, что вызывает хромоту, гангрену конечностей;
- атеросклероз артерий почек и другие.
Важно! После перенесения ишемического инсульта риск развития инфаркта у пациента возрастает в три раза.
Причины
Атеросклероз вызывают многие причины. Мужчины более подвержены патологии, чем женщины. Предполагается, что это связано с процессами липидного обмена. Еще один фактор риска – возраст пациента. Атеросклерозом болеют люди преимущественно после 45 – 55 лет. Немаловажную роль в развитии заболевания играет генетический фактор. Людям с наследственной предрасположенностью необходимо проводить профилактику сердечно сосудистых заболеваний – следить за своим питанием, больше двигаться, отказаться от вредных привычек. В группу риска входят женщины в период беременности, так как в это время нарушается обмен веществ в организме, женщины мало двигаются. Считается, что атеросклероз – это болезнь неправильного образа жизни. На его появление влияет избыточная масса тела, вредные привычки, неправильное питание, плохая экология.
Лечение
Для предотвращения осложнений заболевания и нормализации функционирования сосудов больным назначают лечение с помощью медикаментозных препаратов. Здесь используют статины, ЖК-секвестранты, лекарства никотиновой кислоты, фибраты, антикоагулянты. Кроме этого, назначается ЛФК и специальная диета, подразумевающая отказ от продуктов, повышающих уровень холестерина в крови.
Разрастание и рубцевание соединительных волокон в области миокарда, нарушение вследствие этого функционирования сердечных клапанов – это кардиосклероз. Заболевание имеет очаговую и диффузную форму. В первом случае речь идет о локальном повреждении миокарда, то есть поражается только его отдельный участок. При диффузной форме рубцевание ткани распространяется на весь миокард. Наиболее часто это происходит при ишемической болезни сердца.
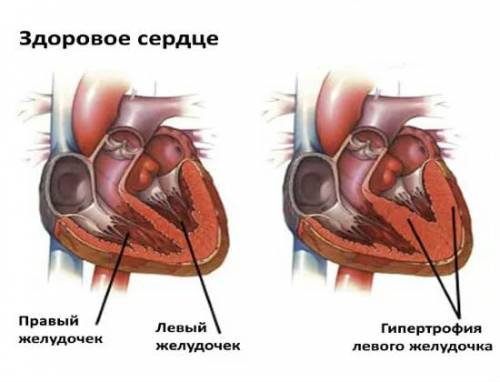
Кардиосклероз вызывает гипертрофию соединительной ткани
Симптомы
Очаговая форма кардиосклероза иногда имеет скрытое течение. При близком расположении очагов поражения к предсердно-синусовому узлу и участкам проводимой системы возникают серьезные нарушения функционирования сердечной мышцы, проявляющиеся в аритмии, хронической усталости, отдышке и прочих симптомах.
Диффузный кардиосклероз вызывает признаки сердечной недостаточности, такие как учащение сердцебиения, быстрая утомляемость, боли в грудной клетке, отеки.
Причины
Послужить причиной развития патологии могут следующие заболевания:
- миокардит;
- миокардиодистрофия;
- инфекционные поражения миокарда;
- аутоиммунные патологии;
- стрессы.
Кроме этого, провоцирующими факторами является атеросклероз и гипертоническая болезнь.
Лечение
Терапия, направленная на устранение симптомов патологи и профилактика сердечно сосудистого заболевания, которую проводят с целью предупреждения осложнений, помогает справиться с кардиосклерозом, не допустить такие негативные последствия, как разрыв стенки аневризмы сердца, предсердно-желудочковые блокады, пароксизмальная тахикардия и др.
Лечение обязательно включает ограничение физической активности, исключение стрессов, прием лекарственных средств. Среди медикаментов используют диуретики, вазодилататоры, антиаритмические средства. В особо тяжелых случаях проводится хирургическое вмешательство, установка электрокардиостимулятора.
Инфаркт миокарда
Инфаркт – это опасное состояние, которое спровоцировано закупоркой коронарной артерии тромбом. Это вызывает нарушение сообщения кровообращения в тканях головного мозга и сердца. Состояние развивается на фоне различных сердечно сосудистых патологий, требует немедленной госпитализации пациента. Если медикаментозная помощь оказана в течение первых 2 часов, прогноз для больного чаще благоприятный.

Инфаркт вызывает острую боль в грудине, резкое ухудшение общего самочувствия
Признаки инфаркта
Для инфаркта характерна боль в области грудины. Иногда болевой синдром настолько сильный, что человек вскрикивает. Кроме этого, боль часто распространяется на область плеча, шеи, отдает в живот. Больной испытывает чувство сдавленности, жжения в грудной клетке, отмечается онемение рук.
Важно! Отличительная черта инфаркта миокарда от других заболеваний – непрекращающаяся боль в состоянии покоя и после приема таблетки Нитроглицирина.
Причины
Факторы, ведущие к развитию инфаркта:
- возраст;
- перенесенные мелкоочаговые инфаркты;
- курение и алкоголь;
- сахарный диабет;
- гипертония;
- высокий уровень холестерина;
- избыточная масса тела.
Риск развития тяжелого состояния повышается при совокупности вышеописанных состояний.
Лечение
Главная цель терапии – быстрое восстановление кровотока в области сердечной мышцы и головного мозга. Для этого используют препараты, помогающие рассасыванию тромбов, такие как тромболитики, средства на основе гепарина, ацетилсалициловой кислоты.
При поступлении пациента в стационар используется ангиопластика коронарной артерии.
Инсульт
Инсультом называют резкое нарушение кровообращения в головном мозге, влекущее за собой гибель нервных клеток. Опасность состояния в том, что гибель тканей головного мозга происходит очень быстро, что во многих случаях заканчивается для пациента смертью. Даже при оказании своевременной помощи инсульт нередко заканчивается инвалидизацией человека.
Симптомы
На развитие инсульта указывают такие признаки:
- сильная слабость;
- резкое ухудшение общего состояния;
- онемение мышц лица или конечностей (часто с одной стороны);
- острая головная боль, тошнота;
- нарушение координации движений.
Распознать инсульт у человека можно самостоятельно. Для этого нужно попросить больного улыбнуться. Если одна часть лица останется неподвижной, речь чаще идет именно об этом состоянии.
Причины
Врачи выделяют следующие причины:
- атеросклероз;
- избыточную массу тела;
- алкоголь, наркотики, табакокурение;
- беременность;
- малоподвижный образ жизни;
- высокий уровень холестерина и другое.
Лечение
Диагностика сердечно-сосудистого заболевания и его лечение проводятся в условиях стационара в палате интенсивной терапии. В этот период применяются антиагреганты, антикоагулянты, тканевые активаторы плазминогена.
Как предупредить данную патологию? Определить индивидуальный риск развития сердечно-сосудистых патологий можно по шкале скор (SCORE). Сделать это позволяет специальная таблица.
Данная методика позволяет определить уровень риска развития сердечно-сосудистых патологий и тяжелых состояний, развивающихся на их фоне. Для этого нужно выбрать пол, возраст, статус – курящий или некурящий. Кроме этого, в таблице следует выбрать уровень артериального давления и количество холестерина в крови.
Риск определяется в соответствии с цветом ячейки и цифрой:
- 1 – 5% – низкий риск;
- 5 – 10% – высокий;
- свыше 10 % – очень высокий.
При высоких отметках человеку следует принять все необходимые меры по предотвращению развития инсульта и других опасных состояний.
Тромбоэмболия легочной артерии
Закупорку легочной артерии или ее ветвей сгустками крови называют тромбоэмболией легочной артерии. Просвет артерии может быть закрыт полностью или частично. Состояние в большинстве случаев вызывает внезапную смерть пациента, только у 30% людей патологию диагностируют при жизни.
Признаки тромбоэмболии
Проявления болезни зависят от степени поражения легких:
- при поражении более 50% легочных сосудов у человека развивается шок, одышка, резко падает давление, человек теряет сознание. Это состояние часто провоцирует смерть больного;
- тромбоз 30 – 50% сосудов вызывает беспокойство, одышку, падание артериального давления, синюшность носогубного треугольника, ушей, носа, учащенное сердцебиение, боли в грудине;
- при поражении менее 30% симптомы могут некоторое время отсутствовать, затем появляется кашель с кровью, боль в грудине, повышение температуры тела.
При незначительной тромбоэмболии прогноз для больного благоприятный, лечение проводится медикаментозным путем.
Причины
Тромбоэмболия развивается на фоне высокой свертываемости крови, местного замедления кровотока, которое может провоцировать длительное лежачее положение, тяжелые патологии сердца. К факторам, вызывающим патологию, относят тромбофлебит, флебит, травмы сосудов.
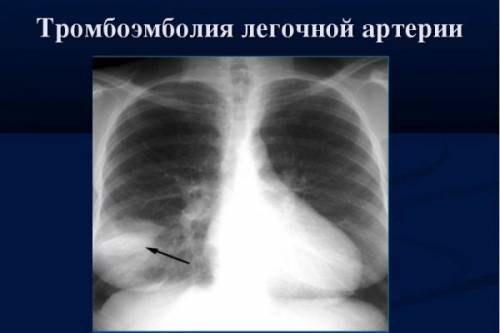
Образование тромбов в легком
Лечение
К целям лечения тромбоэмболии легочной артерии относят сохранение жизни больного, предотвращение повторного развития закупорки сосудов. Нормальная проходимость вен и артерий обеспечивается хирургическим или медикаментозным путем. Для этого используют средства, растворяющие тромбы и лекарства, способствующие разжижению крови.
Реабилитация при заболевании сердечно-сосудистой системы в виде тромбоэмболии сосудов легких проводится с помощью коррекции питания и образа жизни, регулярных обследований, приема препаратов, предотвращающих формирование тромбов.
Заключение
В статье перечислены лишь наиболее распространенные сердечно-сосудистые патологии. Имея знания о симптомах, причинах и механизме развития того или иного заболевания, можно предупредить многие тяжелые состояния, своевременно оказать помощь больному. Избежать патологий поможет правильный образ жизни, здоровое питание и своевременное обследование при развитии даже незначительных тревожных симптомов.
Далеко не все люди знают, чем их лечили от той или иной болезни. На вопрос о том, какие таблетки они когда-то принимали от гастрита, пиелонефрита или зубной боли, многие отвечают что-то вроде: «Ну, такие, круглые, зелененькие»… Они даже могут не запомнить названий!
Кардиологические пациенты – это группа больных, которые, как правило, четко помнят, какими препаратами они лечатся. Притом, обычно они знают не только наименования, но и дозы препаратов. Все дело в том, что медикаментозное лечение требуется этим больным постоянно. От большинства заболеваний, связанных с поражением сердца, не выздоравливают окончательно, их лишь контролируют лекарствами и образом жизни, добиваясь максимально хорошего самочувствия и благоприятного прогноза.
Лечение сердечно-сосудистых заболеваний (ССЗ) – достаточно сложное предприятие, за успех которого ответственен как врач, так и сам пациент. О том, как проводится терапия этих болезней, мы поговорим ниже.
Есть проблемы с сердцем? Пройдите чекап на наличие сердечно-сосудистых заболеваний в санатории «Барвиха»! Обследование займет минимум времени. Также мы приглашаем пациентов с имеющимися болезнями сердца на программы кардиореабилитации . С вопросами и для записи звоните по телефону 8 925 642 52 86.
Строение сердечно-сосудистой системы
Сердечно-сосудистая система состоит из двух основных структурных «единиц»: это собственно сердце, основная функция которого – обеспечение движения крови по сосудам, и сосуды, проводящие кровь по телу и обеспечивающие возможность получения кислорода и питательных веществ каждой клеткой тела.
Сердце человека состоит из четырех камер (два предсердия, два желудочка), которые благодаря проводящей системе ритмично и в определенном порядке сокращаются. Между камерами располагаются клапаны, в каждую камеру сердца впадают или от нее отходят крупные сосуды. Порядок сокращения сердечных камер и отграничивающая функция клапанов обеспечивают эффективный внутрисердечный кровоток и возможность работы сердца как мощного насоса, перегоняющего кровь по всему телу.
Сосуды делятся на три основных вида: артерии (несут кровь от сердца), вены (несут кровь к сердцу) и капилляры (обеспечивают микроциркуляцию в тканях). Сосуды отличаются различным калибром. Самый крупный из них – аорта – в своем устье имеет диаметр 3,0- 3,5 см, а просвет наиболее мелких капилляров всего несколько микрометров в поперечнике. (Кстати, интересный факт: если бы можно было извлечь из тела одного человека все капилляры и вытянуть их в одну «нить», этой нитью можно было бы 2,5 раза обернуть Земной шар).
 Кровь перемещается по организму в строго заданном направлении. В правое предсердие впадают полые вены, которые несут венозную кровь от большинства органов тела. Эта кровь почти не содержит кислорода, но она перенасыщена углекислым газом и другими продуктами обмена веществ.
Кровь перемещается по организму в строго заданном направлении. В правое предсердие впадают полые вены, которые несут венозную кровь от большинства органов тела. Эта кровь почти не содержит кислорода, но она перенасыщена углекислым газом и другими продуктами обмена веществ.
Она перемещается в правый желудочек, а затем выбрасывается из него в легочную артерию. Та разветвляется и переходит в легочные капилляры. В легких эта кровь избавляется от углекислого газа и летучих метаболитов, насыщается кислородом и становится артериальной.
Затем она собирается в укрупняющиеся легочные вены (самых крупных из них – четыре) и изливается в левое предсердие. После она попадает в левый желудочек и выбрасывается в аорту, откуда идет, неся кислород, практически ко всем органам. Ответвившиеся от нее артерии распадаются на капилляры, собираются в вены и, в конце концов, образуют верхнюю и нижнюю полые вены, которые, как уже говорилось, идут к правому предсердию.
Так и происходит непрерывный процесс кровообращения, протекающий по двум кругам. Большой круг начинается от левого желудочка и оканчивается правым предсердием, его «миссия» — насытить органы и ткани кислородом и собрать из них продукты обмена веществ. Малый начинается правым желудочком и оканчивается левым предсердием, он предназначен для очищения крови от продуктов обмена, в том числе углекислого газа, и насыщения ее кислородом, то есть его значение состоит в подготовке крови к дальнейшей рециркуляции.
Заболевания сердечно-сосудистой системы
В любой части сердечно-сосудистой системы могут возникать нарушения, ведущие к ее заболеваниям, и даже дефекты со стороны других органов способны оказывать свое неблагоприятное влияние на сердце и сосуды.
Наиболее распространенными являются следующие заболевания:
- Стенокардия
- Инфаркт миокарда
- Сердечная недостаточность
- Миокардиты
- Аритмии
- Артериальная гипертония
- Эндокардиты
- Пороки сердца и т.д.
В их основе лежат различные патологические механизмы:
- Нарушение коронарного кровообращения – снижение поступления крови к миокарду, что вызывает его кислородное голодание и необратимые изменения в сердечной мышце;
- Расстройства «пропускной способности» клапанов, в результате чего либо затрудняется протекание через них крови, либо они перестают выполнять свою отграничивающую функцию;
- Нарушения сердечного ритма;
- Неспособность сердца полноценно перекачивать кровь по телу и т.д..
Различные сочетания причин, факторов риска и патологических механизмов, изобилие разных форм болезней сердца, особенности сопутствующих заболеваний – все это определяет необходимость индивидуального подхода к лечению сердца. Для терапии может использоваться большое количество препаратов, которые назначаются больным в определенных комбинациях.
Как лечить сердечно-сосудистые заболевания? Основные медикаменты
 Для медикаментозной терапии применяются следующие группы препаратов:
Для медикаментозной терапии применяются следующие группы препаратов:
Нитраты. Препараты из этой группы назначаются для расширения коронарных сосудов и уменьшения ишемии миокарда. Прежде всего они используются при стенокардии. Притом нитраты бывают быстродействующие (в виде таблеток, спреев, например, нитроглицерин, нитроспрей, нитроминт) и длительно действующие (разные лекарственные формы на основе изосорбида моно- и динитрата). Частый побочный эффект от применения нитратов – головная боль, кроме того, на фоне их приема может снижаться артериальное давление.
Антиагреганты. Эта важная группа лекарств применяется при ишемической болезни сердца. Их назначают при всех формах ИБС, при пороках, после перенесенных операций на сердце, если операция выполнена из-за ИБС. Они препятствуют агрегации тромбоцитов, то есть не допускают образования тромбов. Чаще всего в кардиологии применяются препараты на основе низкодозированного аспирина, иногда также используется тиклопидин.
Самый частый побочный эффект приема аспирина – это лекарственная гастропатия. Чтобы защитить желудок, пациентам предлагаются антиагреганты в кишечнорастворимой оболочке.
Антикоагулянты. Они уменьшают коагуляцию крови, то есть обладают противосвертывающей способностью. Антикоагулянты бывают прямыми (гепарин, фраксипарин, эноксапарин) и непрямыми (варфарин). Применяют их как при острых заболеваниях (инфаркт миокарда, нестабильная стенокардия, все формы мерцательной аритмии), так и в других ситуациях (например, после имплантации искусственного клапана сердца). В настоящее время выделяют группу так называемых новых оральных антикоагулянтов, к которым относятся дабигатран, ривароксабан, апиксабан.
Бета-блокаторы . Препараты данной группы блокируют бета-адренорецепторы сердца и сосудов, за счет чего происходят некоторые полезные клинические эффекты. Урежается сердечный ритм, снижается потребность миокарда в кислороде, уменьшается артериальное давление. Бета-блокаторы бывают коротко- (атенолол, метопролола тартрат) и длительно действующие (метопролола сукцинат, бисопролол, небиволол, бетаксолол), неселективные (пропранолол) и селективные (бисопролол). Применяются эти средства при стенокардии, инфаркте, артериальной гипертонии и др. Бета-блокаторы противопоказаны при некоторых заболеваниях органов дыхания (бронхиальная астма, ХОБЛ), так как они усиливают обструкцию бронхов.
Блокаторы кальциевых каналов. К ним относится группа довольно разнородных препаратов (верапамил, нифедипин, амлодипин). Некоторые из них применяются при аритмиях (например, верапамил используется при наджелудочковых тахикардиях), некоторые используются преимущественно в борьбе с повышенным артериальными давлением (в том числе легочной гипертензией).
Диуретики. Диуретики, или мочегонные препараты, разделяют на несколько подгрупп в соответствии с механизмом действия. К ним относится фуросемид, торасемид, гипотиазид, индапамид, верошпирон и другие средства. Они применяются при отеке легких, застойной сердечной недостаточности, артериальной гипертонии и других состояниях, назначаются с целью вывести из организма жидкость. Прием многих диуретиков грозит возникновением электролитных нарушений, так что эти препараты назначают с осторожностью.
Ингибиторы АПФ. Их применяют при лечении ИБС, хронической сердечной недостаточности, артериальной гипертонии. Также их использование показано при инфаркте миокарда и сердечной недостаточности, они рекомендуются для уменьшения ремоделирования сердца (то есть для профилактики возникновения в нем необратимых структурных изменений). Препараты противопоказаны при стенозе почечных артерий.
Блокаторы рецепторов ангиотензина II (валсартан, телмисартан) – это препараты, родственные предыдущей группе. При их применении также удается снизить артериальное давление. Иногда их применяют у пациентов с побочными эффектами на ингибиторы АПФ.
Гиполипидемические препараты. Основные из применяемых сегодня гиполипидемических препаратов – это статины (аторвастатин, розувастатин, симвастатин) и фибраты (фенофибрат). Они способствуют снижению содержания в крови холестерина и его фракций – главных «виновников» атеросклероза, приводящего к заболеваниям сердца. Прием этих препаратов не дает ощутимого клинического эффекта (то есть пациент не чувствует явного облегчения своего состояния), но он улучшает прогноз болезни и способствует продлению жизни пациентов.
Антиаритмические препараты. К этой большой группе относят множество разных средств, объединенных в пять классов. Их используют при различных нарушениях ритма сердца, как отдельно, так и в комбинациях друг с другом. Определенной антиаритмической активностью обладают препараты из вышеперечисленных групп, например, бета-блокаторы и антагонисты кальция.
Сердечные гликозиды. Их назначают при недостаточности кровообращения, иногда – при острых сердечно-сосудистых заболеваниях, сопровождающихся малым выбросом крови сердцем. Гликозиды увеличивают силу и эффективность сердечных сокращений.
Другие методы лечения сердечно-сосудистых заболеваний
Помимо лекарств в терапии сердечно-сосудистых заболеваний огромное место занимают другие средства и способы лечения. Большую важность имеет соблюдение диеты, проведение физиопроцедур, лечебная физкультура.
Когда комплексное лечение с применением всех перечисленных мер не может улучшить состояние пациента, прибегают к хирургическим вмешательствам. Оперативным способом могут лечить нарушения коронарного кровообращения (операции стентирования , коронарного шунтирования ), клапанные пороки (имплантация искусственного клапана , вальвулопластика и т.д.), аритмии сердца (радиочастотная абляция ) и т.д.
 После хирургических вмешательств, лечения острых заболеваний сердца (инфаркт миокарда
, нестабильная стенокардия
), а также при хронических болезнях сердечно-сосудистой системы (ИБС
, хроническая сердечная недостаточность
) пациентам рекомендуется проходить кардиореабилитацию. Реабилитация при сердечных заболеваниях представляет собой двух-или трехнедельную программу специального восстановительного лечения в щадящем, щадящее-тренирующем или тренирующем режимах.
После хирургических вмешательств, лечения острых заболеваний сердца (инфаркт миокарда
, нестабильная стенокардия
), а также при хронических болезнях сердечно-сосудистой системы (ИБС
, хроническая сердечная недостаточность
) пациентам рекомендуется проходить кардиореабилитацию. Реабилитация при сердечных заболеваниях представляет собой двух-или трехнедельную программу специального восстановительного лечения в щадящем, щадящее-тренирующем или тренирующем режимах.
При ее помощи удается добиться максимально хорошего самочувствия человека, увеличения его физических возможностей, объективных положительных сдвигов в состоянии. Грамотная реабилитация продлевает человеку жизнь и повышает ее качество.
Народные средства при лечении сердечно-сосудистых заболеваний
Существует обширный пласт пациентов, которые при какой бы то ни было болезни пытаются прибегнуть к методам нетрадиционной медицины. Некоторые люди практикуют гомеопатическое лечение заболеваний сердечно-сосудистой системы, другие проповедуют медитативные практики. Третьи считают, что мед, боярышник или почки сосны при заболеваниях сердца и сосудов – это самые лучшие средства. Последователи альтернативных практик часто ссылаются на то, что их методики применяются тысячи лет, и что их «возраст» является в какой-то степени критерием непревзойденного качества.
Однако стоит понимать, что, во-первых, раньше люди лечились травами, продуктами пчеловодства и прочими «природными ресурсами» в первую очередь потому, что не имели доступа к использованию эффективных и современных средств, которыми официальная медицина пользуется сейчас. Во-вторых, результаты применения старых методик явно нельзя назвать наилучшими. Эффект многих «натуральных» средств очень слабый, какие-то из них вообще бесполезны, а какие-то и вовсе вредны.
Конечно, среди различных нетрадиционных методик есть небезнадежные. Некоторые из них могут применяться на практике (подробнее об этом читайте в статьях «Народное лечение стенокардии », «Народное лечение ИБС », «Народное лечение инфаркта »). Но заменой лекарствам, операциям, диете, физкультуре и правильному образу жизни они не будут никогда.
Вы хотите обследовать свою сердечно-сосудистую систему? Полная и быстрая диагностическая программа санатория «Барвиха» поможет вам узнать о ваших проблемах со здоровьем. Опытные кардиологи, лучшее диагностическое оборудование, прекрасно оснащенная лаборатория позволят в самые сжатые сроки установить наличие и тяжесть заболеваний сердца.
А может быть, у вас уже выставлен диагноз, и вы хотите улучшить свое самочувствие? В этом случае санаторий приглашает вас на кардиореабилитацию. Индивидуально выстроенная программа восстановительного лечения поможет вам почувствовать себя намного лучше, стать более активным, избавиться от вредных привычек, нормализовать вес и обзавестись бесценными знаниями о том, как правильно планировать свой образ жизни.
Задать интересующие вопросы и записаться на диагностику или кардиореабилитацию в санатории «Барвиха» можно по телефону 8 925 642 52 86.
Заболевания сердечно-сосудистой системы широко распространены среди взрослого населения многих стран мира и занимают лидирующее место в общей статистике смертности. В основном данная проблема затрагивает страны со средним и низким уровнем дохода – 4 из 5 умерших от сердечно-сосудистой патологии являлись жителями данных регионов. Читателю, не имеющему медицинского образования, стоит хотя бы в общих чертах понимать, что представляет собой та или иная болезнь сердца или сосудов, чтобы при подозрении на ее развитие не терять драгоценное время, а сразу же обратиться за медицинской помощью. Для того, чтобы узнать признаки самых распространенных заболеваний сердечно-сосудистой системы, прочтите данную статью.
По определению ВОЗ (Всемирной организации здравоохранения), – это постоянно повышенное артериальное давление: систолическое – выше 140 мм рт. ст, диастолическое – выше 90 мм рт. ст. Уровень артериального давления при постановке диагноза должен определяться как среднее двух и более измерений при не менее, чем двух осмотрах специалиста в разные дни.
Эссенциальная гипертензия, или гипертоническая болезнь, - это повышенное артериальное давление при отсутствии очевидной причины повышения его. Составляет порядка 95% всех случаев артериальной гипертензии.
Основными факторами риска данного заболевания являются те же факторы, которые способствуют развитию ИБС и , усугубляют же течение гипертонической болезни следующая сопутствующая ей патология:
- сахарный диабет;
- болезни сосудов головного мозга – ишемический или геморрагический инсульты, (ТИА);
- заболевания сердца – инфаркт миокарда, стенокардия, сердечная недостаточность;
- заболевания почек – диабетическая нефропатия, ;
- болезни периферических артерий;
- патология сетчатки – отек диска зрительного нерва, кровоизлияния, экссудаты.
Если больной, страдающий гипертонической болезнью, не получает терапию, способствующую понижению артериального давления, болезнь прогрессирует, все чаще возникают гипертензивные кризы, которые рано или поздно могут вызвать всевозможные осложнения:
- острую гипертензивную ;
- отек легких;
- инфаркт миокарда или нестабильную стенокардию;
- инсульт или транзиторную ишемическую атаку;
- расслоение аорты;
- эклампсию – у беременных.
Вторичная, или симптоматическая, артериальная гипертензия – это стойкое повышение артериального давления, причина которого может быть выяснена. На ее долю приходится лишь 5% случаев артериальной гипертензии.
Из болезней, приводящих к повышению давления, наиболее часто диагностируются:
- поражения ткани почек;
- опухоли надпочечников;
- заболевания почечных артерий и аорты (коарктация);
- патология центральной нервной системы (опухоли мозга, полиневриты);
- (полицитемия);
- патология щитовидной железы ( -, -, гиперпаратиреоз) и другие заболевания.
Осложнения данного вида артериальных гипертензий такие же, как и при гипертонической болезни, плюс осложнения основного заболевания, которое спровоцировало гипертонию.
Сердечная недостаточность
Часто встречающееся патологическое состояние, которое не является самостоятельным заболеванием, а есть следствие, исход других острых и хронических болезней сердца. При данном состоянии вследствие изменений в сердце нарушается его насосная функция – сердце не в силах обеспечивать все органы и ткани кровью.
Осложнениями сердечной недостаточности являются:
- аритмии;
- застойная ;
- тромбоэмболии;
- хроническая почечная недостаточность (так называемая «застойная почка»);
- сердечная кахексия (истощение);
- нарушения мозгового кровообращения.
Приобретенные пороки сердца
Приобретенные пороки сердца встречаются примерно у 1-10 человек на 1000 населения, в зависимости от региона проживания, и составляют порядка 20% всех поражений сердца органической природы.
Основная причина развития приобретенных пороков сердца – ревматическое поражение клапанов: 70-80% всех пороков составляет патология митрального клапана, второе место по частоте поражения принадлежит клапану аорты, относительно редко диагностируются стеноз и/или недостаточность трехстворчатого клапана и клапана легочной артерии.
Данной патологией страдают лица разных возрастных групп. Каждый 2-й больной с пороком сердца нуждается в оперативном лечении.
Суть заболевания заключается в том, что под воздействием этиологических факторов клапаны сердца теряют способность нормально функционировать:
- стеноз представляет собой сужение клапана, вследствие чего он не пропускает достаточно крови, и органы испытывают недостаток кислорода, или гипоксию;
- недостаточность – створки клапана смыкаются не полностью, вследствие чего кровь забрасывается из части сердца, расположенной ниже, в часть, расположенную выше; результат тот же – органы и ткани организма недополучают жизненно необходимый им кислород, и нарушается их функция.
Осложнениями пороков сердца являются множество состояний, среди которых наиболее часто встречаются острый , инфекционные бронхо-легочные осложнения, хроническая недостаточность кровообращения, фибрилляция предсердий, тромбоэмболии и другие.
Клинически миокардит проявляется приступами загрудинных болей, признаками патологии клапанов, симптомами аритмий, нарушения кровообращения. Может протекать бессимптомно.
Прогноз при данном заболевании зависит от тяжести его течения: легкие и среднетяжелые формы, как правило, завершаются полным выздоровлением больного в течение 12 месяцев после начала болезни, тяжелые же могут привести к внезапной смерти, рефрактерной недостаточности кровообращения и тромбоэмболическим осложнениям.
Кардиомиопатии
Кардиомиопатии – это самостоятельные, неуклонно прогрессирующие формы поражения сердечной мышцы неясной или спорной этиологии. В течение 2-х лет от некоторых форм данного заболевания при отсутствии симптоматики погибает порядка 15% больных, при наличии соответствующих болезни симптомов – до 50%. Являются причиной смерти 2-4% взрослых лиц, а также основной причиной внезапной смерти молодых спортсменов.
Вероятными причинами кардиомиопатий являются:
- наследственность;
- инфекция;
- болезни обмена веществ, в частности, гликогенозы;
- недостаток некоторых веществ в рационе, в частности селена, тиамина;
- патология эндокринной системы (сахарный диабет, акромегалия);
- нейромышечная патология (мышечная дистрофия);
- воздействие токсических веществ – алкоголя, наркотиков (кокаина), некоторых медикаментов (циклофосфамид, доксорубицин);
- заболевания системы крови (некоторые виды анемий, тромбоцитопении).
Клинически кардиомиопатии проявляются всевозможными симптомами нарушения функции сердца: приступами стенокардии, обмороками, сердцебиением, одышкой, нарушениями ритма сердца.
Особенно опасна кардиомиопатия повышенным риском внезапной смерти.
Перикардит
– это воспаление листков оболочки сердца – перикарда – инфекционной или неинфекционной этиологии. Участки перикарда замещаются фиброзной тканью, в полости его скапливается экссудат. Перикардит делится на сухой и экссудативный, острый и хронический.
Клинически проявляется болями в груди, одышкой, лихорадкой, болями в мышцах, сочетающимися с признаками основного заболевания.
Наиболее грозным осложнением перикардита является тампонада сердца – скопление жидкости (воспалительной или крови) между листками перикарда, препятствующее нормальным сокращениям сердца.
Инфекционный эндокардит
Представляет собой воспалительное поражение структур клапанов с последующим распространением на другие органы и системы, возникающее в результате внедрения бактериальной инфекции в структуры сердца. Данное заболевание является 4-й по значимости причиной смерти больных от инфекционной патологии.
В последние годы частота заболеваемости инфекционным эндокардитом существенно возросла, что связано с более широким распространением оперативных вмешательств на сердце. Может возникнуть в любом возрасте, но наиболее часто страдают им лица возрастом от 20 до 50 лет. Соотношение заболеваемости мужчин и женщин равно примерно 2:1.
Инфекционный эндокардит является заболеванием, потенциально опасным для жизни, поэтому своевременная диагностика его, адекватное, эффективное лечение и быстрое выявление осложнений чрезвычайно важны для улучшения прогноза.
Аритмии
 Как правило, аритмия - не самостоятельная патология, а следствие иных сердечных или внесердечных заболеваний.
Как правило, аритмия - не самостоятельная патология, а следствие иных сердечных или внесердечных заболеваний. Нарушения ритма сердца не являются отдельными заболеваниями, а представляют собой проявления или осложнения каких-либо патологических состояний, связанных с заболеваниями сердца или внесердечной патологией. Могут длительное время протекать бессимптомно, а могут представлять опасность для жизни пациента. Существует много видов аритмий, но 80% их приходится на экстрасистолию и фибрилляцию предсердий.
Клинически аритмии проявляются ощущением перебоев в работе сердца, головокружением, одышкой, слабостью, чувством страха и другими неприятными симптомами. Тяжелые их формы могут спровоцировать развитие сердечной астмы, отека легких, аритмогенной кардиомиопатии или аритмического шока, а также стать причиной внезапной смерти больного.
К какому врачу обратиться
Заболевания сердечно-сосудистой системы лечит кардиолог. Нередко они сочетаются с патологией эндокринных желез, поэтому полезна будет консультация эндокринолога и диетолога. В лечении больных нередко участвует кардиохирург и сосудистый хирург. Пациентов обязательно осматривают невролог, окулист.











